Pankreatitída je bolestivý proces charakterizovaný zápalovými a degeneratívnymi zmenami pankreasu. Enzýmy, ktoré tento orgán produkuje, sa podieľajú na trávení potravy a sú určené na transport do čriev. S takouto poruchou sa aktivujú v predstihu, dokonca aj v pankrease, čo vedie k deštruktívnemu procesu, keď je aktivovaný mechanizmus „samoštiepenia“. Ochorenie je rozdelené na chronickú a akútnu pankreatitídu. Zoberme si príznaky, príznaky a liečbu tohto ochorenia.
Obsah materiálu:
Príčiny choroby
Hlavnou príčinou zápalu pankreasu je zvýšená produkcia potrebných enzýmov, čo malo za následok narušenie jeho činnosti. Agresívne prostredie nepriaznivo ovplyvňuje tkanivá orgánu, čo vedie k ich postupnej smrti. V medicíne sa tento proces nazýva nekróza.

Medzi faktory, ktoré môžu spôsobiť takéto zlyhania, patria:
- poškodenie pankreasu počas inštrumentálnej diagnostiky alebo chirurgického zákroku;
- hormonálna nerovnováha;
- infekčné procesy ovplyvňujúce žľazu;
- patologické zmeny vo žlčníku;
- poruchy vyskytujúce sa na pozadí prebytku alebo nedostatku vápnika v tele;
- poranenia brušných orgánov;
- nevyvážená strava alebo hlad pre chudnutie;
- dlhodobé užívanie liekov, ktoré ovplyvňujú funkciu pankreasu;
- zneužívanie alkoholu
- Chirurgia na odstránenie žlčníka pri preťažení žľazy.
Varovanie! Predpokladá sa, že k porušeniu môže dôjsť v dôsledku dedičnej predispozície. Preto by osoby v rodine, ktorých sú ľudia s podobným ochorením, mali venovať osobitnú pozornosť svojmu zdraviu a prijať preventívne opatrenia.
Príznaky a príznaky akútnej pankreatitídy
Akútna pankreatitída je základom hospitalizácie. Neodporúča sa pomáhať pacientovi doma a liečiť ho „improvizovaným“ spôsobom.
Akútny proces je možné rozoznať podľa nasledujúcich príznakov:
- akútna bolesť brucha v opasku;
- časté vracanie so špinením;
- sucho v ústach a slizniciach;
- búšenie srdca;
- nadmerné potenie;
- triaška;
- nadúvanie v neprítomnosti plynu a stolice;
- celková slabosť.
Na poznámku. Trvanie záchvatu závisí od formy a štádia zápalového procesu. Môže to trvať niekoľko minút až týždeň.
Ako rozlíšiť chronickú pankreatitídu od akútnej
Rozdiel medzi akútnou formou a chronickou formou je predovšetkým v priebehu choroby. V prvom prípade sa nevoľnosť objavuje spontánne s výraznými príznakmi a netrvá dlho.
Chronická forma patológie prebieha na pozadí pomalej deštrukcie tkanív orgánov a spôsobuje množstvo komplikácií. V procese choroby sa štádia exacerbácie nahrádzajú remisiou.
Okrem toho je pri akútnom procese železo poškodené látkami, ktoré sám vytvára, av chronickej forme sa tkanivá tela zmutujú a stávajú sa žľazovými jazvami.
Klasifikácia závažnosti
Akútny záchvat pankreasu je klasifikovaný podľa závažnosti.

Môže to byť:
- Ľahké, s minimálnym poškodením orgánov. Tento stav je charakterizovaný opuchom žľazy a je dobre liečiteľný. Prognóza je v tomto prípade celkom priaznivá.
- Závažné, keď sa v tkanivách a orgánoch vyskytnú závažné poruchy, sprevádzané rôznymi patológiami.
Bežné komplikácie ťažkej akútnej pankreatitídy zahŕňajú:
- hromadenie tekutín v tele;
- nekróza, infekcia a hnisanie;
- vznik falošnej cysty.
Aby sa predišlo takýmto stavom, je potrebné vyhľadať lekársku pomoc okamžite po nástupe prvých príznakov akútnej pankreatitídy.
Diagnóza choroby
Na stanovenie diagnózy a stanovenie závažnosti stavu pacienta sa prijímajú nasledujúce opatrenia:
- všeobecná analýza moču a krvi;
- biochemický krvný test a detekcia počtu bielych krviniek;
- ionogram na stanovenie koncentrácie draslíka, sodíka a vápnika.
Okrem analýz sa predpisujú aj tieto inštrumentálne diagnostické metódy:
- sonografické vyšetrenie orgánu;
- Röntgenové lúče;
- počítačová tomografia;
- laparoskopické vyšetrenie.
Pretože pankreatický záchvat sa dá ľahko zamieňať s inými stavmi, bude potrebné vylúčiť cholecystitídu, upchatie čreva, perforáciu žalúdka a akútne krvácanie do brušnej dutiny.
Liečba akútnej pankreatitídy
Pri absencii závažných komplikácií a uspokojivého stavu pacienta sa vykonáva konzervatívna liečba. A v prípadoch, keď útok prebieha závažnou formou, ktorá spôsobila určité porušenia, bude potrebný zásah chirurgov.
Liečba akútnej pankreatitídy
Pri liečení akútneho procesu sa lieky používajú na dosiahnutie týchto výsledkov:
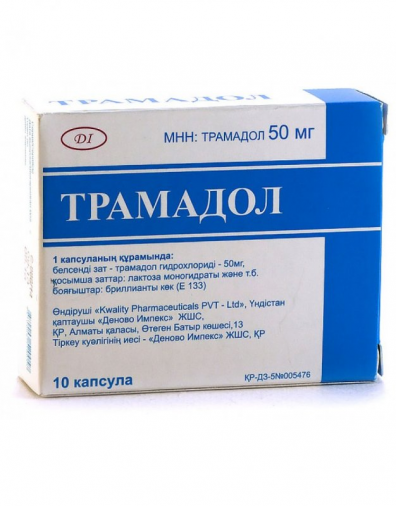
- zmierniť bolesť (tramadol, baralgin a blokujúce zlúčeniny);
- eliminovať príznaky šoku („Albumin“ a „Polyglukin“);
- odstráňte nadbytočné enzýmy produkované železom („Lasix“);
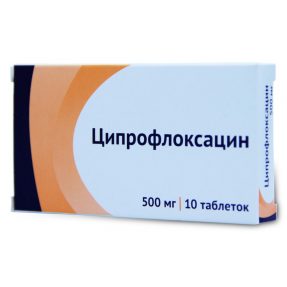
- zabrániť hnisavým formáciám a peritonitíde (Metronidazol, Ciprofloxacín, Imipeném);
- obnoviť rovnováhu vody a elektrolytov (kompozície obsahujúce draslík a sodík);
- zlepšiť procesy mikrocirkulácie (Hemodez a Reopoliglyukin);
- znižujú produkciu deštruktívnych látok (Gordoks, Kontrikal, Kvamatel, Omeprazol a Somatostatin).
V prípade sprievodných ochorení a porúch vedúcich k ataku sa vykonáva ďalšia liečba.
chirurgický zákrok
Chirurgická liečba je potrebná približne v 10 - 15% prípadov. Je to potrebné, keď sa zistia príznaky hnisania.
Operácia sa vykonáva v celkovej anestézii a počas punkcie sa odstránia časti pankreasu s odumretým tkanivom.
Je možné liečiť akútnu pankreatitídu ľudovými prostriedkami
Na zvýšenie účinnosti liečby môžete použiť nasledujúce metódy alternatívnej medicíny:
- viackrát denne vypite odvar zlatej fúzy, rasce alebo šípky;
- pripravte liek z rebríčka, nechtíka a harmančeka pred každým jedlom;
- jesť zmes zemiakových a mrkvových štiav na lačný žalúdok;
- po jedle jesť niekoľko bobúľ jeřábu alebo malý kúsok propolisu;
- pite zelený čaj s mätou a medom.
Na prípravu odvarov potrebujete 35 až 40 g hlavnej zložky na pohár vriacej vody. Šťavy zo zeleniny sa konzumujú najviac 80 - 100 ml súčasne a čaj s medom sa môže piť až 5-krát denne.
Varovanie! Akútnu pankreatitídu nie je možné liečiť ľudovými prostriedkami, používajú sa ako pomocná látka k hlavnej terapii so súhlasom lekára.
Diéta na akútnu pankreatitídu: čo môžete jesť a čo nemôžete
Aby sa predišlo nebezpečným následkom, je dôležité mať nielen informácie o príznakoch a liečbe akútnej pankreatitídy, ale tiež vedieť, ako organizovať výživu pacienta, čo môžete a nemôžete jesť.

Po útoku by mal pacient hladovať počas prvých 3 až 5 dní. Na druhý deň je potrebné zaviesť zásaditú minerálnu vodu vo veľkých objemoch, aby sa normalizovala rovnováha elektrolytov a solí.
Po hladovke je takáto strava indikovaná na akútnu pankreatitídu:
- chudé mäso a ryby;
- zeleninové polievky;
- obilniny, s výnimkou pšenice a perlového jačmeňa;
- nekyslé ovocie;
- Mliečne výrobky;
- zelenina bez vlákniny.
Pri kŕmení pacienta musíte dodržiavať tieto zásady:
- Dávať jedlo často, až 5 krát denne.
- Udržujte objem podania najviac 300 g.
- Mleté cereálie a polievky.
- Vkladajte mäso a ryby postupne, asi týždeň po útoku.
- Obmedzte príjem soli.
- Vylúčte korenie a chuťové prísady.
- Dávať jedlo v teple, ale v žiadnom prípade horúcom.
Z nápojov je povolená nielen minerálna voda, ale aj ovocné šťavy, kefír a fermentované pečené mlieko, čaj s medom a šípkový vývar.
Je zakázané jesť mastné, vyprážané, korenené a slané jedlá, konzervované potraviny, kávu, pečivo a výrobky z kakaových bôbov.
Možné komplikácie

Výsledok choroby a priaznivá prognóza sú individuálne pre každý prípad, záleží na mnohých faktoroch, konkrétne na:
- závažnosť a forma choroby;
- stupeň poškodenia orgánu;
- sprievodné porušenia;
- prítomnosť komplikácií;
- vek a individuálne vlastnosti pacienta.
Úplné zotavenie je možné iba vtedy, ak neexistujú žiadne nekrotické ložiská. Ak sa proces bunkovej smrti nezastavil včas, funkcie žľazy sa zhoršia. V takejto situácii je priaznivý výsledok možný, keď pacient vedie zdravý životný štýl, dodržiava diétu a dodržiava všetky lekárske predpisy.
Pravdepodobnosť úmrtia v dôsledku akútnej pankreatitídy je menšia ako 10%. K tomu dochádza, keď sú prítomné závažné lézie žľazy, čo vedie k rôznym komplikáciám.
Medzi najčastejšie patológie, ktoré sa vyskytujú v dôsledku pankreatitídy, patria nasledujúce stavy:
- celkové vyčerpanie tela;
- poškodenie endokrinného systému s rozvojom cukrovky;
- bakteriálne útoky a infekčné procesy;
- tvorba pseudocyst s následným pretrhnutím;
- respiračné ťažkosti;
- vývoj rakovinových nádorov pankreasu.
Závažným poruchám, ktoré môžu spôsobiť smrť, sa dá predísť v prípade včasnej a primeranej liečby, ako aj preventívnych opatrení.
Preventívne opatrenia

Aby ste zabránili zápalu a následnej deštrukcii pankreasu, musíte dodržiavať tieto odporúčania:
- Správne organizujte jedlo.
- Sledujte režim a objem príjmu potravy.
- Sledujte telesnú hmotnosť av prípade potreby ju upravte.
- Precvičte si miernu fyzickú aktivitu.
- Obmedzte pitie.
- Vzdajte sa cigariet.
- Včas liečte poruchy trávenia.
Ak sa choroba už vyskytla, zabráňte exacerbáciám a relapsom pomocou nasledujúcich opatrení:
- Liečbu pankreatitídy začnite ihneď po zistení.
- Ak je to potrebné, choďte do nemocnice.
- Pravidelne navštevujte svojho gastroenterológa.
- Postupujte podľa pokynov týkajúcich sa liekov a výživy.
- Vyhnite sa stresovým situáciám a fyzickému prepracovaniu.
- Prestaňte piť a prestajte fajčiť.
- Pri prvých príznakoch zhoršenia sa obráťte na zdravotnícke zariadenie.
Je dôležité si uvedomiť, že pankreas je veľmi chúlostivý orgán, ktorý si vyžaduje jemné zaobchádzanie. Poškodené bunky a tkanivá sa nedokážu zotaviť a s vývojom choroby je veľmi ťažké zastaviť deštrukčný proces.