Termenul "pneumonie dobândită în comunitate" se referă la un întreg grup de boli caracterizate prin localizare generală și semne similare de manifestare. Cu toate acestea, cauzele bolii, evoluția ei și prognosticul suplimentar în fiecare caz pot varia semnificativ. Succesul tratamentului depinde de determinarea exactă a originii bolii, de selecția corectă a medicamentelor din grupul antibiotic și de eliminarea tuturor factorilor care agravează afecțiunea.
Continut material:
Ce este pneumonia dobândită în comunitate?
Acest nume se referă la pneumonie, ale cărei cauze nu sunt asociate cu o ședere în spital. Cu alte cuvinte, toate bolile de acest fel sunt împărțite în două mari categorii: dobândite în comunitate și spital (cele care au apărut în perioada de tratament în spital sau după cel mult trei zile de la externare).
Pneumonia este considerată una dintre cele mai frecvente boli infecțioase.
Potrivit medicilor, în fiecare an în Rusia avem aproximativ un milion și jumătate de pacienți, dintre care cel mai vulnerabil grup este vârstnicul. În această categorie de cetățeni, 25 - 44% se îmbolnăvesc.
Inflamarea plămânilor este, de asemenea, una dintre cele mai frecvente cauze de deces din cauza infecției. Dintre cazurile pulmonare, nu mai mult de 5% mor. În același timp, în cele mai severe forme, mortalitatea poate ajunge la 50%.
Pneumonia este o boală, care este de obicei de natură infecțioasă.În prezența agentului patogen, se dezvoltă un proces patologic în cele mai mici structuri ale plămânilor - alveolele.
- Toate semnele de inflamație sunt caracteristice acestui proces.
- În țesuturile care formează alveolele, apare pufuleț.
- În cavitatea veziculelor, care sunt umplute în mod normal cu aer, se detectează exudat care iese în evidență din capilarele din jur.
Înfrângerea sistemului respirator este însoțită de o slăbire a funcției lor principale - saturația de oxigen a sângelui. Lipsa tratamentului contribuie la proliferarea procesului inflamator cu implicarea unui volum tot mai mare de țesut.
Cauze și factori de risc
Extrem de rar, inflamația începe dintr-un motiv care nu are legătură cu pătrunderea infecției. Astfel de boli apar pe fondul leziunilor care afectează țesutul pulmonar, ca urmare a faptului că fluxul liber de secreție este perturbat.
Cel mai frecvent motiv este pătrunderea unui agent infecțios din părți nesterile ale tractului respirator (nas, orofaringe) în părțile profunde ale plămânilor.
Secțiunile superioare sunt colonizate de un număr foarte mare de microbi, dar doar unii dintre ei sunt foarte patogeni și pot provoca inflamații ale alveolelor, fiind găsite în interiorul plămânilor chiar și în cele mai mici cantități. Acești agenți patogeni sunt prezenți în mod constant în tractul respirator superior sau ajung acolo împreună cu aerul contaminat.
Agenții cauzali ai bolii pot fi atât bacterii, cât și viruși și ciuperci:
- Una până la două treimi din cazuri sunt infecții pneumococice. Pneumococul este cea mai frecventă cauză a bolii.
- Mai puțin frecvent, micoplasma sau clamidia (12,5% fiecare) devine sursa bolii. În astfel de cazuri, vorbim despre inflamații „atipice”.
- Mai puțin de 5% dintre pacienții cu fluide patologice reușesc să izoleze legionella sau bacilul hemofil. Acești agenți cauzali ai pneumoniei obținute în comunitate sunt cei mai frecventi în climatul cald și umed al Mediteranei.
- Virusurile și ciupercile reprezintă până la 6% din cazuri. Un rol important în activitatea lor este sezonul. Sunt mai viabile toamna și iarna. Printre această categorie de agenți patogeni, cel mai frecvent agent cauzativ este virusul gripal.
- Într-un număr semnificativ de cazuri (aproximativ 40%), în general nu este posibil să se identifice un agent infecțios.
Factorii care contribuie la dezvoltarea bolii includ:
- fumat;
- abuzul de alcool;
- scăderea activității motorii;
- lipsa de vitamine;
- condiții de imunodeficiență;
- boli genetice, cum ar fi fibroza chistică, în care starea membranelor mucoase se agravează;
- boli inflamatorii netratate ale bronhiilor și laringelui;
- prezența unui proces inflamator constant în cavitatea bucală.
Ca dovadă până la ultimul punct, putem cita rezultatele testelor efectuate pe parcursul a trei ani, din 2013 până în 2016. Oamenii de știință au identificat o relație directă între incidența și starea dinților. Pentru un contingent care nu vizitează un dentist cu o regularitate de 2 ori pe an, probabilitatea de infecție a crescut cu 86%.
Simptomele și semnele bolii
O pneumonie tipică provocată de microbi comuni pentru această boală, cum ar fi streptococi, hemofili și Escherichia coli, precum și Klebsiella, este caracterizată de un tablou clinic viu:
- Primul semn al bolii este un salt de temperatură de până la 39 - 40 ºС. De obicei, căldura din pneumonie nu poate fi eliminată prin mijloace convenționale, cum ar fi paracetamolul.
- Încă din primele zile, pacientul dezvoltă o tuse profuză și umedă. Există o separare de sputa verzuie.
- Transpirația crește noaptea.
- Odată cu înfrângerea unei zone mari a plămânilor, pacientul prezintă dureri în piept.
- Pielea devine palidă.
- Dispneea poate fi prezentă.
Când sunt infectate cu microbi atipici (micoplasma, clamidie, legionella), severitatea simptomelor crește treptat. La începutul bolii, este prezentă o temperatură scăzută.Starea pacientului este similară cu starea infecțiilor virale respiratorii acute. El este dominat de dureri musculare și de cap, letargie și stare generală de rău. Tusea nu începe imediat. La început apare o durere în gât, apoi o tuse uscată, câteva zile mai târziu se transformă într-una umedă.
Diagnosticul și tratamentul medicului
Lipsa de îmbunătățire pentru mai mult de cinci zile este o ocazie de a consulta un medic și de a fi examinat.
Specialistul ar trebui să suspecteze pneumonie deja în stadiul întrebării și examinării. La un pacient cu o imagine tipică, când atingeți pieptul, sunetele sonore scurte sunt clar auzite. Când examinează un fonendoscop, medicul atrage atenția asupra tremurului vocii și al șuierării.
La programarea pacientului, se face un diagnostic preliminar care indică localizarea. Datorită structurii fiziologice, pneumonia pe partea dreaptă este mai frecventă, în care procesul patologic se dezvoltă pe partea dreaptă. La pacienții vârstnici, din cauza lipsei de activitate fizică, pneumonia cu lob inferior (inflamația care implică lobii inferiori ai plămânului) este cea mai dificilă.
După stabilirea unui diagnostic preliminar, pacientul este trimis pentru radiografie și un test de sânge. Conform unui test de sânge, puteți determina natura bolii, pentru a înțelege dacă inflamația este cauzată de un virus sau o bacterie. Cu o dezvoltare tipică a inflamației, zonele de oprire se disting în mod clar pe radiografie.
Folosind radiografie, localizarea este stabilită până la lob și segment. Introduceți diagnosticul final. Pneumonia atipică nu oferă o imagine atât de clară. Este mai dificil să detectați focurile folosind o metodă similară.
Pentru a clarifica diagnosticul, pacientului i se poate da o sesizare pentru analiza sputei. Separat de plămâni sunt examinați prin microscopie și cultură pe mediile de cultură. Folosind un studiu detaliat, este posibil să se determine agentul patogen și să se prescrie cel mai adecvat tratament.
Metodele de diagnostic suplimentare includ tomografia computerizată și bronhoscopia. Acestea sunt rareori apelate și numai atunci când metodele de bază nu au dat o înțelegere clară a situației.
Tratamentul pneumoniei
Cel mai important rol în tratamentul pneumoniei este dat de antibiotice.
Alegerea medicamentelor se bazează pe rezultatele diagnosticului. Medicamentele antibiotice sunt selectate ținând cont de tipul de agent patogen și de tipul său specific.
Sensibilitatea de laborator a microorganismelor nu este întotdeauna determinată. Uneori aceiași microbi se pot comporta diferit și pot răspunde în mod corespunzător la medicamentele din interiorul corpului și in vitro. Prin urmare, selecția antibioticelor se face adesea empiric.
Eficacitatea tratamentului este evaluată, inclusiv prin semne externe. Dacă starea pacientului nu se îmbunătățește în termen de trei zile, medicamentul anterior este anulat și se prescrie un altul.
Pentru a ajuta tratamentul principal, adăugați agenți care extind bronhiile și facilitează respirația. Alături de antibiotice, pot fi prescrise medicamente care stimulează fluxul de spută, precum și medicamentele care reduc umflarea.
Droguri și antibiotice
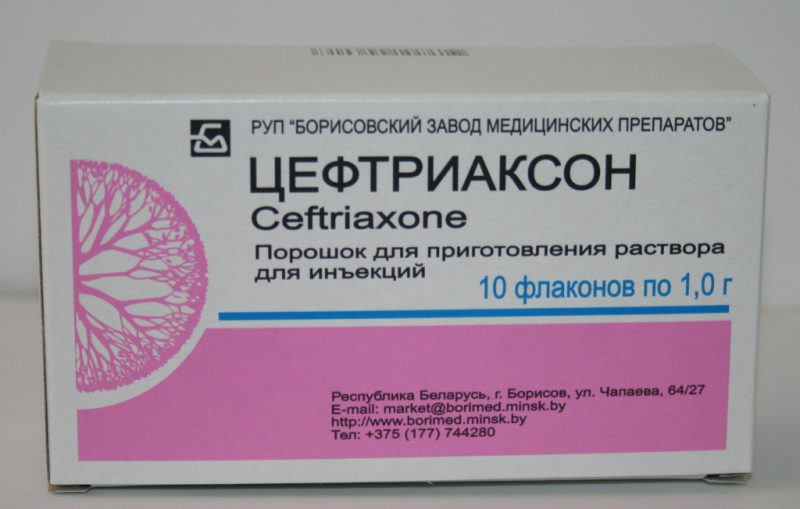
În pneumonia tipică și în cazurile în care tipul de agent patogen nu poate fi stabilit, se administrează antibiotice ale mai multor peniciline și cefalosporine protejate de acid clavulanic (Flemoxin, Ceftriaxona), care sunt administrate intramuscular sau intravenos. Pentru alergii, aceste medicamente pot fi înlocuite cu macrolide (Eritromicină, Claritromicină), carbapeneme și fluorochinolone (Levofloxacină).
Pentru toți pacienții, medicamentele sunt selectate individual în funcție de prezența bolilor cronice concomitente și de caracteristicile reacției. Durata terapiei este determinată de severitatea afecțiunii. În orice caz, tratamentul continuă cel puțin trei zile după normalizarea temperaturii și apariția unor îmbunătățiri vizibile ale radiografiei.
Pentru a ajuta antibioticele sunt prescrise:
- bronhodilatatoare (Salbutamol);
- mucolitice (Fluimucil, ACC);
- corticosteroizi ("Singulari").
Medicamentele sunt utilizate sub formă de pastile, siropuri, injecții și inhalare.Rolul lor este de a îmbunătăți starea generală a pacientului. Aceste tipuri de medicamente sunt utilizate pentru a suprima principalele simptome: ameliorează congestia, ușurează respirația și reduce durerea în plămâni. Ele îndepărtează pufuleț, îmbunătățesc aspirația bronșică și creează condiții pentru eliberarea de alveole din secrețiile însămânțate.
Remedii populare pentru pneumonia dobândită în comunitate
Cu pneumonia, spitalizarea este necesară. Pneumonia obținută în comunitate la copii și vârstnici este tratată doar într-un spital.
Un medic poate lua un pacient adult în ambulatoriu numai dacă nu există nici o amenințare la viață și sănătate.
Tratamentul pneumoniei obținute în comunitate exclusiv cu remedii populare este inacceptabil. Dar, dacă medicul permite utilizarea unor astfel de metode, acestea pot fi incluse ca un plus la terapia principală.
Ierburi precum:
- bezea;
- lemn dulce;
- violet;
- salvie;
- eucalipt.
Pot fi utilizate individual și împreună ca colecție de sân finalizată în farmacie. O lingură de pulbere din plante se prepară în jumătate de pahar cu apă clocotită. Cincisprezece minute mai târziu, infuzia se filtrează și se bea.
Ierburile de tuse se iau după mese. Într-o zi, medicamentul este preparat de trei până la patru ori. Alinare poate fi resimțită în a treia sau a patra zi. În general, medicina pe bază de plante durează aproximativ două săptămâni.
Pneumonia este contagioasă cu cei din jurul tău?
Pneumonia, desigur, poate fi transmisă de la persoană la persoană, dar acest lucru nu înseamnă că după orice contact cu infecția pacientului va urma. Un criteriu important în evaluarea situației este rezistența imunității individuale.
Aerul bolnav expirat va conține agenți patogeni care provoacă inflamații. Ele pot pătrunde în plămânii altora. Cu toate acestea, printre cei care se confruntă cu infecția, nu toată lumea se va îmbolnăvi. Dacă imunitatea cuiva este suficient de puternică, poate învinge cu ușurință inamicul.
Nu mai puțin importantă este concentrația agentului patogen în aer. Nu orice cantitate de microb poate provoca o boală. Dacă foarte puține particule patogene ajung în plămâni, atunci cel mai probabil acestea vor fi distruse de celulele imune.
Posibile complicații
Inflamația plămânilor poate da un impuls dezvoltării proceselor purulente-necrotice sau distructive cu respingerea țesutului afectat, ducând la un abces sau gangrenă.
Acumularea de descărcare purulentă afectează negativ funcția pulmonară, determinând dezvoltarea obstrucției sau obstrucției. Uneori pneumonia duce la insuficiență respiratorie acută.
Dacă nu este tratat, procesul inflamator se poate răspândi în țesuturile vecine și îndepărtate, provocând endocardită, meningită.
Cele mai grave consecințe sunt edemul pulmonar și sepsis, care cresc probabilitatea de decesului pacientului.
Măsuri preventive
Întrucât principalii factori în dezvoltarea bolii sunt imunitatea slăbită, mobilitatea scăzută, în care plămânii sunt slab ventilați și o încărcătură bacteriană ridicată a aerului din jur, prevenirea ar trebui să includă următoarele măsuri:
- aportul de complexe de vitamine și minerale în extrasezon;
- plimbări obișnuite în aer curat;
- respectarea regimului zilei, excluderea situațiilor stresante;
- alimentație adecvată și scăparea de obiceiurile proaste;
- exerciții fizice zilnice;
- tratarea în timp util a bolilor cauzate de infecții respiratorii;
- menținerea cavității bucale în stare bună;
- curățare periodică umedă;
- ventilație obligatorie chiar și în sezonul rece;
- refuzul de a participa la manifestări în masă.
Inflamarea plămânilor provoacă un număr imens de microorganisme. În fiecare caz, boala poate proceda în moduri diferite. A rămâne acasă și a fi tratat doar cu remedii populare este foarte prezumtiv. Pentru a nu întâmpina consecințe mai grave, trebuie să contactați un specialist în timp util.