Pseudomonas aeruginosa este un microb insidios care poate coexista pașnic cu o persoană, ne trădându-se deocamdată. Dar imediat ce are o șansă, el începe să manifeste agresivitate, devenind cauza bolii.
Continut material:
- 1 Pseudomonas aeruginosa - ce este?
- 2 Cum se transmite Pseudomonas aeruginosa?
- 3 Simptomele infecției cu Pseudomonas ale diferitelor organe
- 4 Ce boli cauzează infecția?
- 5 Metode de diagnostic, cum să se identifice?
- 6 Infecția cu pseudomonas la copii
- 7 Tratamentul Pseudomonas aeruginosa
- 8 Complicații și consecințe ale Pseudomonas aeruginosa
- 9 Acțiuni preventive
Pseudomonas aeruginosa - ce este?
Pseudomonas aeruginosa este o bacterie care, în anumite circumstanțe, provoacă o boală infecțioasă. Nu este categoric patogen, adică. poate fi prezent la o persoană absolut sănătoasă.
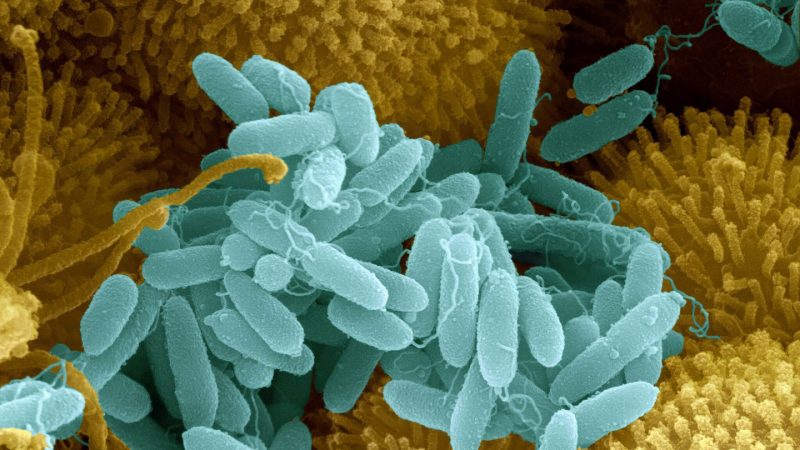
Se găsește la aproximativ 3-5% din oameni pe suprafața pielii și în pliurile pielii, unde face parte din microflora normală. Bacilul poate fi prezent în intestinele unei persoane, animal sau pasăre.
Pseudomonas aeruginosa este răspândită în mediu. În cea mai mare concentrație, se găsește în efluenții netratați. În apă, bastonul poate rămâne inactiv până la un an, dar pentru creștere și dezvoltare are nevoie de un mediu organic nutritiv.
Porțile de intrare pentru infecție sunt țesuturile și membranele mucoase deteriorate. Cu toate acestea, principalii factori în dezvoltarea bolii nu sunt prezența bacteriei în sine, ci semănatul ridicat și un răspuns imun slab.Bacilul nu infectează niciodată țesuturile sănătoase, dar, în același timp, cu o leziune și o scădere accentuată a apărărilor, poate ataca orice organ.
După colonizare, microbul începe să secrete substanțe care otrăvesc organismul. În procesul vieții, bacteria formează enzime care sunt eliberate în spațiul intercelular din jur. Enzimele și toxinele descompun celulele roșii din sânge, globulele albe și celulele hepatice, afectează vasele de sânge. Microorganismul are o capacitate pronunțată de a distruge proteinele și practic nu afectează zahărul.
Bagheta este un pericol în orice etapă a vieții. Toxinele sunt eliberate chiar și în momentul morții celulelor microbiene.
Localizarea Pseudomonas aeruginosa depinde de calea pătrunderii patogenului în organism. În primul rând, țesuturile care înconjoară direct focul infecției sunt afectate.
Principalul pericol de infecție constă în rezistența ridicată a bățului la mulți agenți antibacterieni. Nu toate substanțele dezinfectante acționează asupra acesteia, astfel încât acesta devine adesea cauza dezvoltării infecțiilor spitalicești.
Este posibil să nu fie suficiente măsuri sanitare pentru a suprima microbul. Bacteria se găsește în spălături chiar și după un tratament complet sanitar al spațiilor spitalului, echipament medical, toate mijloacele și materialele.
Cum se transmite Pseudomonas aeruginosa?
Sugarii și vârstnicii sunt cei mai susceptibili la infecții. Cel mai adesea, persoanele care suferă de o deficiență de imunitate, precum și sunt tratate într-un spital mai mult de șapte zile, sunt infectate.
Sursa infecției poate fi:
- o persoana;
- un animal sau păsări în intestinele cărora trăiește o bacterie;
- apa contaminată.
Există mai multe opțiuni de transmisie:
- contact cu gospodăria;
- picătură aeriană;
- prin alimente.
Cum se transmite bagheta prin mijloace de contact-gospodărie? O persoană infectată care are răni deschise poate fi infectată prin obiecte de uz casnic, de exemplu, folosind prosoape, brici, periute de dinți. Infecția poate persista pe mânerele ușilor, jantele de toaletă, marginile lavoarului, robinetele de apă.
În plus, o persoană însăși poate deveni o sursă de boală pentru sine. Colonul care trăiește în intestin este activat la pacienții cu imunodeficiență. O scădere accentuată a forțelor de protecție și o creștere a influenței bacteriilor este facilitată de terapia hormonală sau antibacteriană prelungită, precum și de dezvoltarea bolilor autoimune.
Foarte rar, cauza răspândirii microbului este manipularea medicală folosind echipamentele infectate: ace, bărci, scalpele, picătură. De exemplu, o infecție a tractului urinar poate fi asociată cu cateterizarea uretrei. Deteriorarea măduvei spinării apare ca urmare a puncției. Microbul pătrunde în organele interne în timpul operației laparoscopice și biopsiei.
Transmiterea infecției prin picături aeriene este posibilă în prezența unui contact strâns cu un pacient care suferă de o boală pulmonară. În acest caz, bățul va fi conținut în vaporii aerului expirat.
Calea de infecție transmisă de alimente este declanșată prin consumul de carne de pasăre sau carne de animal slab procesate, în intestinele cărora a fost conținută bacteria. Semănarea carcaselor are loc cu încălcarea standardelor sanitare în timpul tăierii și eliminării părților interioare ale unui animal sau a unei păsări moarte.
Te poți infecta cu Pseudomonas aeruginosa prin consumul de apă din surse dubioase.
Simptomele infecției cu Pseudomonas ale diferitelor organe
Din momentul infecției, înainte de apariția primelor semne clinice, durează de la câteva ore la 5 zile. De regulă, boala se dezvoltă în focalizarea imediată a infecției. Cu toate acestea, se poate răspândi și la țesuturile vecine.În această situație, ei vorbesc despre o înfrângere combinată.
Infecția primară apare la locul accidentării, tăierii, arsurii, pătrunderii instrumentelor medicale, în zona suturii postoperatorii. Cu o leziune globală, agentul patogen, împreună cu un flux de sânge, este capabil să migreze către organele îndepărtate.

Simptomele Pseudomonas aeruginosa depind de locația microbului:
- cu leziuni ale sistemului nervos central: cefalee, febră, crampe, crampe, tulburări nervoase;
- cu dezvoltarea unui microb în tractul digestiv: vărsături, scaun liber cu un amestec de sânge și verzi, febră, dureri abdominale, balonare, colici, leziuni ulceroase ale mucoasei;
- cu deteriorarea pielii: dezvoltarea unui proces purulent, înroșirea zonelor vecine ale pielii, formarea de cruste negre, moartea țesuturilor, apariția pustulelor, o caracteristică caracteristică este colorarea bandajelor și pansamentelor în albastru-verde; bastonul de pe unghii lasă pete verzuie care cresc treptat, provocând inflamația țesuturilor vecine;
- atunci când infecția în organele urinare este populată: inflamații prelungite slab tratabile ale canalului urinar;
- cu deteriorarea sistemului respirator, se observă toate semnele caracteristice oricărei infecții bacteriene: tuse, lipsa respirației, separarea mucusului verde lipicios de pe nas, înroșirea faringelui, mărirea amigdalelor, dureri în gât;
- după pătrunderea stickului în organele auzului: durere prelungită, evacuare din urechea de descărcare purulentă cu impurități de sânge.
Pseudomonas aeruginosa cel mai adesea nu are o imagine specifică care este caracteristică numai pentru aceasta.
De regulă, suspiciunile încep să se strecoare atunci când se dovedește că terapia cu antibiotice nu aduce rezultate.
Ce boli cauzează infecția?
Natura bolii este întotdeauna aceeași - este o inflamație purulentă acută.

Numele bolii depinde de ce organ afectează infecția:
- cu inflamația meningelor se dezvoltă meningita;
- organele auditive sunt afectate de otita medie purulentă;
- dacă bățul se lipește în sistemul respirator, provoacă: sinuzită frontală, rinită, sinuzită, pneumonie;
- infecția la ochi provoacă conjunctivită, keratită;
- dezvoltându-se în tractul digestiv, bastonul provoacă apendicită, colecistită; în absența tratamentului necesar, boala se varsă în peritonită;
- furunculoza apare pe țesuturile moi.
Leziunile extinse ale pielii după răni sau arsuri pot duce la un abces sau gangrenă.
Metode de diagnostic, cum să se identifice?
Semne evidente care indică prezența Pseudomonas aeruginosa este o colorare caracteristică a pansamentelor aplicate suturilor postoperatorii, arsurilor sau rănilor. Odată cu deteriorarea organelor interne, infecția este mai greu de bănuit.
Pentru a identifica agentul cauzal, utilizați metoda de cultură a semănatului. În funcție de locația leziunii, se iau analize frotii din uretră, vagin, mucus din nas, urină, fecale, probe de vărsături, lichid cefalorahidian, care sunt eliminate din rană.

Când este identificat agentul cauzal al pneumoniei, Pseudomonas aeruginosa în spută este, de asemenea, detectată prin metoda de inoculare a probelor pe substraturi nutritive.
Diagnosticul se efectuează înainte de tratamentul cu antibiotice. Eșantionul prelevat este placat pe medii organice dense. Prezența agentului patogen este determinată de distribuția caracteristică a pigmentului pe suprafața substratului.
Pentru diagnostic, folosesc și metoda de studiu a probelor de sânge. Acestea sunt titrate pentru a determina conținutul de antigene specifice. Conform unui test de sânge, puteți monitoriza evoluția bolii. O creștere a titrului după ceva timp indică o creștere a activității microbului.
Infecția cu pseudomonas la copii
Copiii sub vârsta de 2 ani sunt de 10 ori mai susceptibili la boală decât adulții.Cel mai vulnerabil grup este considerat a fi sugari din primele luni de viață, în special cei care sunt foarte prematuri sau suferă de hipoxie intrauterină.
Cel mai adesea la copii, cordul ombilical și intestinele sunt afectate. Boala, de regulă, este acută.
După vindecare, copilul poate rămâne un purtător de infecție mult timp, devenind o sursă a bolii în grupurile organizate de copii.
La o vârstă fragedă, factorii predispozanți sunt prezența rănilor deschise și arsurilor, precum și tratamentul cu antibiotice pe termen lung. Boala, ca și la adulți, se dezvoltă pe fundalul unei slăbiri puternice a sistemului imunitar.
Tratamentul Pseudomonas aeruginosa

Cel mai eficient este considerat un tratament complex cu utilizarea de medicamente antibacteriene, înseamnă a consolida sistemul imunitar și a metodelor simptomatice: eliminarea intoxicației, anestezia, utilizarea medicamentelor care îmbunătățesc digestia.
Terapia medicamentoasă
Având în vedere că bățul este rezistent la multe medicamente antibacteriene, ar fi mai rezonabil să se determine sensibilitatea sa in vitro prin creșterea tulpinii izolate pe un mediu nutritiv. Cu toate acestea, practica arată că rezultatele în condiții artificiale nu coincid întotdeauna cu rezultatele aplicării aceluiași instrument într-un organism viu. Prin urmare, semănatul nu este întotdeauna utilizat pentru a selecta un medicament.

Cel mai adesea, alegerea se încadrează pe antibiotice precum: ciprofloxacină, cefepime, ceftazidime. Pentru a îmbunătăți efectul, se folosește o combinație dintre aceste medicamente antibacteriene și aminoglicozide: amikacin, gentamicină, tobramicină.
O importanță primară este perfuzia medicamentului pe cale intravenoasă. După ce au primit rezultate pozitive, acestea trec la administrarea intramusculară. Pentru tratamentul eficient al rănilor purulente, preparatele orale sunt combinate cu tratamentul de suprafață cu antibiotice.
Metode alternative de tratament
Metodele alternative sunt utilizate pentru a spori sănătatea generală, dar nu anulează în niciun caz terapia medicamentoasă.
Pentru a atenua starea, se recomandă să preparați ceai din plante din frunze de aspen, lingonberry, coada de cal, plantan. Pentru a pregăti o băutură, două lingurițe de materii prime uscate sau proaspete zdrobite sunt turnate cu un pahar cu apă clocotită și au insistat până când ceaiul s-a răcit. Această băutură se consumă nu mai mult de trei ori pe zi, în loc de ceai obișnuit.

Pentru tratamentul erupțiilor cutanate și rănilor deschise, medicina alternativă recomandă utilizarea unei soluții de propolis. Produsul apicol este diluat cu apă caldă în proporție de 1:10. Produsul rezultat tratează marginile plăgii și zonele inflamate ale pielii.
Uleiul de arbore de ceai este considerat un bun antiinflamator și dezinfectant. Se ia oral prin 1 picătură, dizolvată într-o linguriță de ulei de măsline. Se bea amestecul o dată pe zi pe stomacul gol, se bea un pahar cu apă.
Caracteristicile tratamentului la copii
Atunci când tratează copiii, medicul selectează medicamentul și dozajul individual. La sugari, terapia cu antibiotice trebuie combinată cu alăptarea.

Laptele de mamă acționează ca un probiotic: favorizează colonizarea tractului gastrointestinal cu microflora corectă și îmbunătățește imunitatea locală în afecțiunile intestinale. După recuperare, copilul trebuie protejat de contactele inutile.
Complicații și consecințe ale Pseudomonas aeruginosa
Infecția cu pseudomonas se caracterizează printr-un curs prelungit odată cu moartea treptată a țesuturilor afectate.
O boală progresivă se dezvoltă într-un abces, gangrenă sau sepsis, crescând probabilitatea de deces.
Acțiuni preventive
Cel mai mare risc de infecție este prezent într-un cadru spitalicesc.Aici se formează trei factori: starea slăbită a pacientului, intervenții medicale penetrante și o concentrație ridicată de purtători potențiali.
Personalul spitalului este supus unor examinări periodice pentru a preveni răspândirea infecției. Dificultatea prevenirii constă în rezistența bacteriilor la multe dezinfectante.
Pseudomonas aeruginosa se teme de fierbere, autoclavare, preparate care conțin clor, acid carbolic, peroxid. Pentru a preveni răspândirea germenilor, echipamentele medicale trebuie să fie supuse unei prelucrări adecvate.
Infecția cu Pseudomonas este periculoasă pentru capacitatea sa de a se deghiza în alte boli bacteriene. Pentru a preveni boala, trebuie să mențineți imunitatea constant la un nivel ridicat. Pentru a face acest lucru, este necesar să tratați în timp util bolile cronice, să mâncați bine, să evitați stresul și să vizitați regulat aerul curat.