Inflamația acută a glandei digestive începe cu un atac de durere, în timp ce inflamația cronică durează ani de zile cu recidive și perioade de bunăstare. Simptomele și tratamentul pancreatitei la adulți sunt determinate de gravitatea disfuncțiilor de organ și de cursul bolii. Va fi necesară o terapie complexă, o dietă redutabilă și prevenirea atacurilor de durere.
Continut material:
Principalele cauze ale pancreatitei
Pancreasul este un organ în formă de picătură situat la stânga stomacului. Funcțiile sunt secreția enzimelor digestive, sinteza insulinei și glucagonului.
Cauzele bolilor inflamatorii ale glandelor:
- infecții (hepatită virală, oreion, HIV);
- expunerea la substanțe toxice, anumite medicamente;
- leziuni ale altor organe digestive;
- leziuni abdominale.
Supraalimentarea, abuzul de alcool devin adesea condițiile pentru dezvoltarea pancreatitei acute. Procesul inflamator se dezvoltă uneori în timpul sarcinii, din cauza unei deficiențe de proteine și vitamine. Simptomele pancreatitei pot apărea 6 până la 12 ore mai târziu sau la 1 până la 2 zile după consumul de mult alcool.
Unele persoane dezvoltă o sensibilitate crescută a pancreasului, chiar și la doze mici de alcool.
În afecțiunile biliare, când un calcul se blochează în conducta vezicii biliare, enzimele sunt blocate în glandă.Această afecțiune este cauza iritării și auto-digestiei țesuturilor de organ.
Riscul bolii crește cu fibroza chistică - o leziune ereditară a glandei, hipercalcemie (concentrație mare de ioni de calciu), hiperlipidemie (niveluri ridicate de grăsime în sânge). Predispoziția ereditară, bolile autoimune și anomaliile din structura organului sunt, de asemenea, factori provocatori.
Pancreatita afectează adesea bărbații cu vârsta cuprinsă între 30 și 40 de ani. Cauza acestei boli la femei este adesea modificări hormonale în timpul sarcinii. Pancreatita la copii este rar întâlnită.
Tabloul clinic și simptomele
Cea mai frecventă inflamație a glandei, continuând într-o formă cronică recurentă. Clinic, pancreatita se manifestă cel mai adesea printr-un sindrom de durere puternic și prelungit - de la câteva ore până la câteva zile. Apoi vine remisia, când pacientul practic nu simte disconfort în abdomen.
Cum se manifestă pancreatita acută
Durerea severă, bruscă, adesea izbucnită este un semn tipic al acestei forme a bolii. Starea se agravează, calmantele aproape că nu ajută. Durerea este localizată în abdomenul superior (sub „lingură”), mai des în hipocondriul stâng, mai rar în dreapta.
Uneori, senzațiile sunt proiectate pe spate, dureri de brâu.
Pancreatita acută este însoțită de alte semne:
- greață severă;
- vărsături cu prezența vezicii biliare;
- flatulență, diaree;
- scăderea poftei de mâncare;
- epuizare;
- insomnie;
- depresie.
Simptomele pancreatitei includ, de asemenea, creșterea frecvenței cardiace, scăderea tensiunii arteriale, febră (37 - 39 ° C), deshidratare. Limba devine uscată, pielea devine palidă sau îngălbenită, picături de transpirație rece apar pe față și palme. Pacientul se simte foarte bolnav, are nevoie de îngrijiri medicale urgente.
Semne ale unei forme cronice a bolii
Cel mai important rol în dezvoltarea inflamației permanente a glandei aparține alcoolismului, consumului de alimente grase și afumate. Pancreatita cronică este adesea rezultatul unei boli acute. Durerile sunt localizate și în partea superioară a cavității abdominale, apar după încălcarea dietei. În vărsături, se detectează un amestec de bilă, apare diaree. Scaunul are o consistență uleioasă.
Simptomele sunt mai grave după consumul de alcool gras. Cu toate acestea, cu deteriorarea glandei și pierderea capacității de a produce enzime, durerea poate lipsi.
Măsuri de diagnostic
Studiul istoricului medical și o examinare fizică amănunțită sunt foarte importante în determinarea diagnosticului. Medicul la examinarea externă a pacientului observă simptome caracteristice, cu ajutorul palpării determină existența unei balonări, pareză a tractului gastrointestinal.
Conform rezultatelor testului de sânge al unui pacient, leucocitoza, este detectată o creștere puternică a nivelului de amilază și lipază (enzime ale glandei). Există, de asemenea, o creștere a concentrației de glucoză și electroliți.
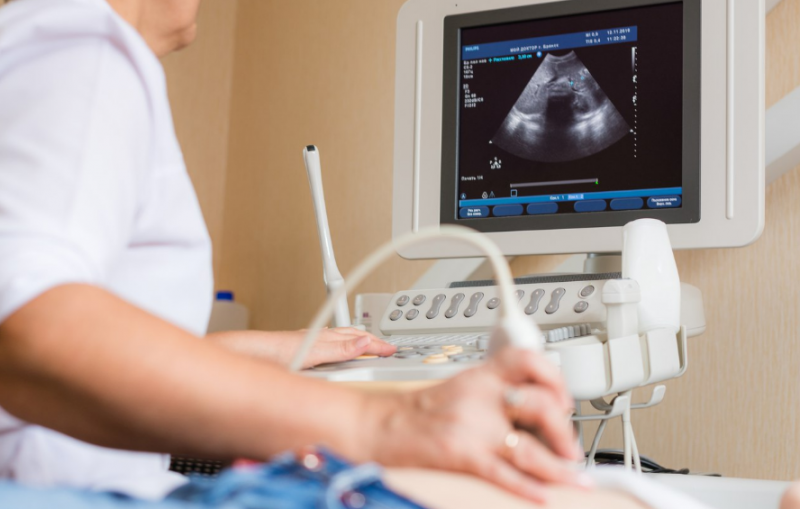
Informații despre starea organului se obțin cu ajutorul ecografiei, endosonografiei, tomografiei computerizate.
Utilizarea dispozitivelor moderne vă permite să identificați gradul de deteriorare a glandei, pentru a detecta prezența calculilor în conductul biliar și în conductele sale.
Metode de tratament la un adult
Respectarea repausului la pat este necesară pentru pancreatita acută. Ei tratează boala într-un spital. Odată cu exacerbarea inflamației cronice, trebuie să rămâneți în pat în cazurile în care durerea severă este combinată cu vărsături. Un atac nu necesită spitalizare întotdeauna, dar puteți fi tratat ambulatoriu.
Preparate medicale
Înainte de a merge la medic puteți lua antispasmodice. De obicei, acestea sunt medicamente care conțin drotaverină sau mebeverină (de exemplu, No-Shpa, Duspatalin, Niaspam, Sparex).
- Pentru dureri severe, va fi necesară o combinație de antispastice cu analgezice (Baralgin), medicamente combinate (Brahl, Spazgan).
- Din greață și vărsături luați „Tserukal”, „Omez”, „Motilium”.
- Pentru a reduce producția de acid clorhidric în stomac - "Famotidine".
În spital, este prescris un tratament complex al pancreatitei. Utilizată în principal terapie cu perfuzie cu medicamente speciale. Intervenția chirurgicală va fi necesară pentru infecție, inflamație progresivă rapidă, necroză a glandei. Dacă pancreatita acută este cauzată de o piatră în conductul biliar, atunci medicii sugerează îndepărtarea calculului și vezicii biliare.
Soluția "Octreotide" pentru administrarea de iv și sc este prescrisă pentru a suprima producția de hormoni responsabili pentru activitatea enzimatică a pancreasului. Introduceți analgezice puternice, medicamente antispasmodice, medicamente care reduc secreția sucului pancreatic cu enzime („Gordoks”, „Kontrikal”). Medicamentele care blochează secreția acidului din stomac (Omeprazol etc.) ajută.
În pancreatita cronică, enzimele sunt luate mult timp între recidive.
Folosit pentru terapia de înlocuire, "Creon", "Mezim Forte", "Hermitage", "Festal", "Pancreatin". Preparatele enzimatice conțin suc pancreatic uscat (lipază, amilază și protează) obținut din pancreasul porcilor sau bovinelor. Introducerea suplimentară a pancreatinei promovează o mai bună digestie și absorbție a nutrienților, normalizarea scaunului. Dacă se dezvoltă o exacerbare, atunci aportul de agenți enzimatici este oprit.
Retete populare
Plante medicinale care au efecte coleretice, antiinflamatorii, antispasmodice, analgezice, antimicrobiene ajută la tratarea pancreatitei. Plantele medicinale sunt utilizate individual, dar mai des sub formă de amestecuri (taxe).
- În stadiul inițial al inflamației pancreatice, se ia o infuzie de flori din sandvișul Helichrysum, frunze de mentă și fructe de fenicul. Luați toate componentele în părți egale, macinați și amestecați. Brew 4 linguriță. l. colectând 500 ml de apă clocotită într-un termos. Dozați la un moment dat - ½ cană. Acceptat cu 15 minute înainte de mese de 3-4 ori pe zi.
- Colecția, care are un efect antispasmodic, analgezic și coleretic, este preparată din semințe de fenicul, frunze de mentă (3 lingurițe. Fiecare), fructe de păducel, flori de nisip imortel (2 lingurițe. Fiecare), coșuri de mușețel (1 parte). Pentru 250 ml de apă clocotită, luați 2 lingurițe. l. amestecuri de ierburi. Bea infuzie sub formă de căldură de trei ori pe zi înainte de masă. Dozați simultan - de la ½ la 1 cană.
Plante cu un spectru larg de acțiune în pancreatită și leziuni gastrointestinale asociate: sunătoare, oregano, galben, elecampane, stigme de porumb, mentă, plantan, floare de tei, mușețel.
Ele elimină durerea, arsurile la stomac, balonarea, normalizează scaunul. Infuziile durează 12 zile, apoi fac o pauză de 2 săptămâni și reiați medicamentul pe bază de plante.
Caracteristici ale dietei pentru diferite forme de pancreatită
Medicii recomandă timp de 1 până la 3 zile să refuze alimentele în inflamația acută a pancreasului, pentru a nu crea o sarcină pe tractul digestiv. Este permis să bei ceai slab, un bulion de măceș, apă minerală de masă fără gaz. În continuare, se prescrie dieta nr. 5.
- Mănâncă mâncare ușor digerabilă fără grăsimi dăunătoare.
- Excludeți produsele care stimulează formarea acidului în stomac și bilă, ceea ce reduce activitatea pancreasului.
- O condiție necesară pentru vindecare este o nutriție blândă și fracționată în porții mici de 5 până la 7 ori pe zi.
- Păinea este recomandată nu proaspătă, dar ieri.
- Bea multe lichide, dar băuturile cu cafeină ar trebui să fie limitate.
Fumatul și alcoolul sunt interzise chiar și în stadiile incipiente ale pancreatitei.
- Nu este de dorit să mănânce soiuri de carne, cârnați, în care un procent ridicat de grăsime, țesut conjunctiv.
- Este necesar să se limiteze sarea și zahărul.
- Sub interdicție grăsimi, lapte și smântână, smântână, marinată, carne afumată.
- Este indicat să evitați fructele acre, legumele picante.
Cu exacerbarea pancreatitei cronice, se recomandă refuzul alimentelor timp de 1 până la 2 zile.Apoi puteți mânca în porții mici. Este necesar să se excludă produsele care îmbunătățesc secreția biliară, iritând pancreasul.
Carnea de vită fiartă scăzută, iepurele, păsările de curte (curcan, pui) cu conținut redus de grăsime Este permis să mănânce pește cu conținut scăzut de grăsimi. Se prepară chiftelute, tăieturi cu aburi, soufflé.
Terapia de înlocuire a enzimelor poate îmbogăți dieta.
Garniturile sunt recomandate să fie preparate din cereale (hrișcă, ovăz, mai rar - orz, porumb, semolă), paste. Puteți găti terci de apă în lapte și lapte diluat. Se recomandă să adăugați puțină unt sau ulei vegetal în farfurie. Respectați o dietă strictă după exacerbare timp de 9 luni.
Care ar putea fi consecințele
Pancreatita este periculoasă pentru complicații grave. Consecințele inflamației acute sunt un proces purulent și necroza țesutului glandelor. Poate apariția eroziunii tractului gastro-intestinal, sângerare, peritonită.
Recidivele unei boli cronice în absența unui tratament adecvat duc la înlocuirea țesutului conjunctiv glandular. Lipsa enzimelor provoacă tulburări în digestia și absorbția nutrienților.
Distrugerea celulelor beta care produc insulină duce la dezvoltarea diabetului.
Cu pancreatita sclerozantă, apar modificări ireversibile în pancreas. O consecință a inflamației cronice poate fi calcifierea - depuneri de săruri de calciu insolubile. O complicație foarte gravă este adenocarcinomul - o tumoră malignă a glandei.
Cum se poate evita apariția bolii
Nutriție corectă, refuz de alcool - cea mai bună prevenire a inflamației pancreasului. Riscul de pancreatită scade cu colesterolul scăzut, deoarece acest lucru împiedică formarea calculilor biliari.
Alimente și băuturi utile care conțin antioxidanți. Acestea sunt ceai verde, legume și fructe de roșu, portocaliu, violet și verde închis. Băile calde relaxante cu ierburi și uleiuri esențiale la culcare stimulează digestia și îmbunătățesc starea pancreasului.