Pancreatita este un proces dureros caracterizat prin modificări inflamatorii și degenerative în pancreas. Enzimele pe care le produce acest organ sunt implicate în digestia alimentelor și sunt destinate transportului în intestine. Cu o astfel de tulburare, acestea sunt activate înainte de timp, chiar și în pancreas, ceea ce duce la un proces distructiv atunci când este activat mecanismul „auto-digestiei”. Boala este împărțită în pancreatită cronică și acută. Luați în considerare semnele, simptomele și tratamentul acestora din urmă.
Continut material:
Cauzele bolii
Principala cauză a inflamației pancreatice este recunoscută ca producție crescută de enzime necesare, ceea ce a implicat o încălcare în activitatea sa. Mediul agresiv afectează în mod negativ țesuturile organului, ceea ce duce la moartea lor treptată. În medicină, acest proces se numește necroză.

Factorii care pot provoca astfel de eșecuri includ:
- deteriorarea pancreasului în timpul unui diagnostic instrumental sau al unei intervenții chirurgicale;
- dezechilibru hormonal;
- procesele de infecție care afectează glanda;
- modificări patologice ale vezicii biliare;
- tulburări care apar pe fondul excesului sau al lipsei de calciu în organism;
- leziuni ale organelor abdominale;
- dieta neechilibrată sau înfometarea pentru pierderea în greutate;
- utilizarea prelungită de medicamente care afectează funcția pancreatică;
- abuzul de alcool
- Chirurgie pentru îndepărtarea vezicii biliare atunci când glanda este supraîncărcată.
Atenție! Se crede că poate apărea o încălcare din cauza unei predispoziții ereditare. Prin urmare, persoanele din familia cărora există persoane cu o boală similară ar trebui să acorde o atenție specială sănătății lor și să ia măsuri preventive.
Simptomele și semnele pancreatitei acute
Pancreatita acută este baza spitalizării. Pentru a ajuta pacientul acasă și a-l trata cu mijloace „improvizate” nu este recomandat.
Procesul acut poate fi recunoscut prin următoarele simptome:
- dureri acute de brâu la nivelul abdomenului;
- vărsături frecvente cu depistare;
- gură uscată și mucoase;
- palpitații cardiace;
- transpirație excesivă;
- frisoane;
- balonare în absența gazelor și scaunului;
- slăbiciune generală.
La o notă. Durata atacului depinde de forma și stadiul procesului inflamator. Poate dura de la câteva minute la o săptămână.
Cum să distingi pancreatita cronică de cea acută
Diferența dintre forma acută și cea cronică este, în primul rând, pe parcursul bolii. În primul caz, starea de rău apare spontan, cu simptome pronunțate și nu durează mult.
Forma cronică a patologiei continuă pe fondul distrugerii lente a țesuturilor de organ și determină o serie de complicații. În procesul bolii, etapele de exacerbare sunt înlocuite de remisie.
În plus, în procesul acut, fierul este deteriorat de substanțele produse de el însuși, iar în forma cronică, țesuturile corpului se mută, devenind cicatrici glandulare.
Clasificarea severității
Un atac pancreatic acut este clasificat după severitate.

Poate fi:
- Ușoare, cu leziuni minime ale organelor. Această afecțiune se caracterizează prin umflarea glandei și este bine tratabilă. Prognoza în acest caz este destul de favorabilă.
- Severa, când tulburările severe se dezvoltă în țesuturi și organe, însoțite de diverse patologii.
Complicațiile frecvente ale pancreatitei acute acute includ:
- acumularea de lichide în corp;
- necroză, infecție și supurație;
- formarea unui chist fals.
Pentru a evita astfel de afecțiuni, este necesar să solicitați ajutorul medicilor imediat după debutul primelor simptome ale pancreatitei acute.
Diagnosticul bolii
Pentru a face un diagnostic și a determina severitatea stării pacientului, se iau următoarele măsuri:
- analiza generală a urinei și sângelui;
- analiza biochimică a sângelui și detectarea numărului de globule albe;
- ionogramă pentru determinarea concentrației de potasiu, sodiu și calciu.
Pe lângă analize, sunt prescrise următoarele metode instrumentale de diagnostic:
- examinarea sonografică a unui organ;
- raze X;
- tomografie computerizată;
- examen laparoscopic.
Deoarece un atac pancreatic este ușor de confundat cu alte afecțiuni, va fi necesară excluderea colecistitei, obstrucției intestinale, perforarea stomacului și sângerare acută în cavitatea abdominală.
Tratamentul pancreatitei acute
În absența complicațiilor grave și a unei condiții satisfăcătoare a pacientului, se efectuează un tratament conservator. Și în cazurile în care atacul se desfășoară într-o formă gravă, care a implicat anumite încălcări, va fi necesară intervenția chirurgilor.
Tratamentul medicamentos al pancreatitei acute
În tratamentul procesului acut, medicamentele sunt utilizate pentru a obține următoarele rezultate:
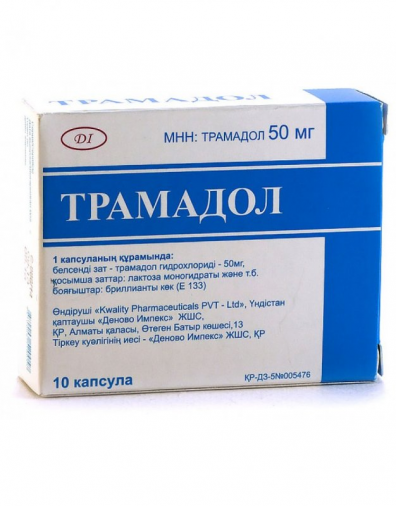
- amelioreaza durerea (Tramadol, Baralgin si compusi blocanti);
- elimina semnele de șoc („Albumin” și „Polyglukin”);
- elimina excesul de enzime produse de fier ("Lasix");
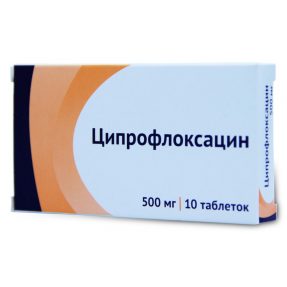
- prevenirea formațiunilor purulente și a peritonitei (Metronidazol, Ciprofloxacin, Imipenem);
- restabilirea echilibrului de apă și electroliți (compoziții care conțin potasiu și sodiu);
- îmbunătățirea proceselor de microcirculare (Hemodez și Reopoliglyukin);
- reduce producția de substanțe distructive (Gordoks, Kontrikal, Kvamatel, Omeprazol și Somatostatin).
În prezența unor boli și afecțiuni concomitente care duc la un atac, se efectuează un tratament suplimentar.
intervenție chirurgicală
Tratamentul chirurgical este necesar în aproximativ 10-15% din cazuri. Acest lucru este necesar atunci când sunt detectate semne de supurație.
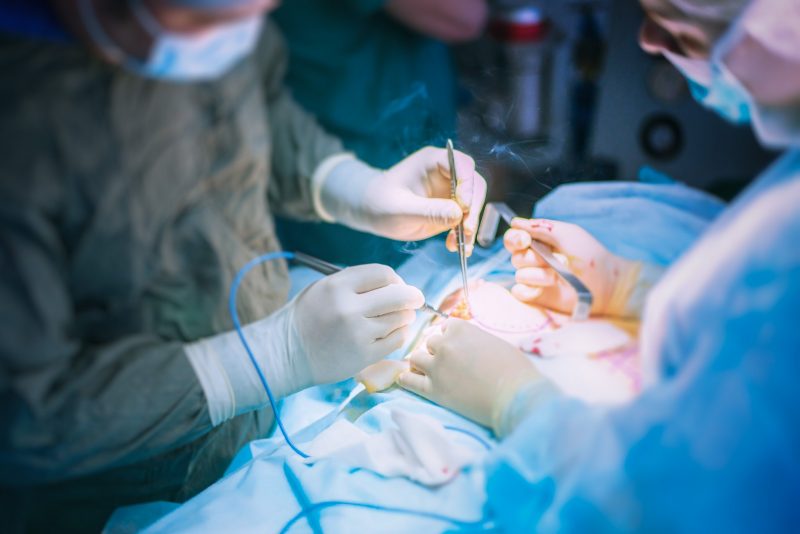
Operația se efectuează sub anestezie generală și părți ale pancreasului cu țesut mort sunt îndepărtate în timpul intervenției.
Este posibilă vindecarea pancreatitei acute cu remedii populare
Pentru a crește eficacitatea terapiei, puteți apela la următoarele metode de medicină alternativă:
- bea decocturi de mustață aurie, semințe de caras sau șolduri de trandafir de mai multe ori pe zi;
- pregătește un remediu din gălbenuș, calendula și mușețel înainte de fiecare masă;
- mâncați un amestec de sucuri de cartofi și morcovi pe stomacul gol;
- mănâncă mai multe fructe de rowan sau o bucată mică de propolis după mâncare;
- bea ceai verde cu mentă și miere.
Pentru a prepara decocturi, aveți nevoie de 35 până la 40 g de componentă principală pe pahar de apă clocotită. Sucurile de legume se consumă nu mai mult de 80-100 ml simultan, iar ceaiul cu miere poate fi băut de până la 5 ori pe zi.
Atenție! Este imposibil de vindecat pancreatita acută folosind remedii populare, ele sunt folosite ca auxiliar la terapia principală cu permisiunea unui medic.
Dieta pentru pancreatită acută: ce puteți mânca și ce nu puteți
Pentru a evita consecințele periculoase, este important să nu aveți doar informații despre simptomele și tratamentul pancreatitei acute, ci și să știți cum să organizați alimentația pacientului, ce puteți și nu puteți mânca.

După un atac, pacientul trebuie să moară de foame pentru primele 3 - 5 zile. În a doua zi, este necesară introducerea apei minerale alcaline în volume mari pentru a normaliza echilibrul electrolit-sare.
După o grevă a foamei, o astfel de dietă este indicată pentru pancreatita acută:
- carne și pește slab;
- supe de legume;
- cereale, cu excepția orzului de grâu și perle;
- fructe neacide;
- produse lactate;
- legume fără fibre grosiere.
Când hrăniți un pacient, trebuie să respectați următoarele principii:
- Dând mâncare des, de 5 ori pe zi.
- Mențineți un volum de porție de cel mult 300 g.
- Se macină cereale și supe.
- Introduceți carne și pește treptat, după aproximativ o săptămână după atac.
- Limitați aportul de sare.
- Exclude condimentele și condimentele.
- Pentru a da mâncare într-un mod cald, dar în niciun caz cald.
Din băuturi nu este permisă doar apă minerală, ci și sucuri de fructe, kefir și lapte copt fermentat, ceai cu miere și bulion de trandafir.
Este interzisă mâncarea de mâncăruri grase, prăjite, picante și sărate, conserve, cafea, produse de patiserie și produse din boabe de cacao.
Posibile complicații

Rezultatul bolii și prognosticul favorabil sunt individuale pentru fiecare caz, depinde de mulți factori, și anume:
- severitatea și forma bolii;
- gradul de deteriorare a organului;
- încălcări concomitente;
- prezența complicațiilor;
- vârsta și caracteristicile individuale ale pacientului.
Recuperarea completă este posibilă numai dacă nu există focare necrotice. Când procesul de moarte celulară nu a fost oprit la timp, funcțiile glandei vor fi afectate. Într-o astfel de situație, un rezultat favorabil este posibil atunci când pacientul duce un stil de viață sănătos, urmează o dietă și urmează întreaga prescripție a unui medic.
Probabilitatea decesului din cauza pancreatitei acute este mai mică de 10%. Aceasta se produce atunci când sunt prezente leziuni ale glandelor severe, ceea ce duce la diverse complicații.
Cele mai frecvente patologii care apar din cauza pancreatitei includ următoarele afecțiuni:
- epuizare generală a corpului;
- deteriorarea sistemului endocrin odată cu dezvoltarea diabetului;
- atacuri bacteriene și procese infecțioase;
- formarea pseudocistilor cu ruptură ulterioară;
- detresă respiratorie;
- dezvoltarea tumorilor canceroase ale pancreasului.
Tulburările grave care pot provoca moartea pot fi evitate în cazul unui tratament adecvat și adecvat, precum și pot fi supuse unor măsuri preventive.
Măsuri preventive

Pentru a preveni inflamarea și distrugerea ulterioară a pancreasului, trebuie să respectați aceste recomandări:
- Organizați corect mesele.
- Respectați regimul și volumul aportului alimentar.
- Monitorizați greutatea corporală și ajustați dacă este necesar.
- Practicați activități fizice moderate.
- Limitați băutura.
- Renunta la tigari.
- Tratează la timp tulburările digestive.
Când boala a apărut deja, preveniți exacerbările și recidivele prin următoarele măsuri:
- Începeți tratamentul pentru pancreatită imediat după detectare.
- Dacă este necesar, mergeți la spital.
- Vizitați gastroenterologul dvs. în mod regulat.
- Urmați instrucțiunile referitoare la medicamente și nutriție.
- Evitați situațiile stresante și suprasolicitarea fizică.
- Nu mai bea și renunță la fumat.
- La primele semne de deteriorare, contactați o instituție medicală.
Este important să ne amintim că pancreasul este un organ foarte delicat care necesită o manevrare delicată. Celulele și țesuturile deteriorate nu se pot recupera, iar cu dezvoltarea bolii este extrem de dificil să opriți procesul distructiv.