Le pancréas est un organe important qui pénètre dans le système digestif du corps. Les processus inflammatoires donnent toujours un tableau clinique prononcé, accompagné de douleur, de fièvre et de manifestations d'intoxication. La pancréatite réactive est l'une des pathologies graves du pancréas qui entraîne des complications graves si le temps manque avec les premiers signes d'inflammation.
Contenu matériel:
Qu'est-ce qu'une pancréatite réactive?
L'apparition de la maladie résulte d'un processus inflammatoire pancréatique aseptique aigu.
Cette pathologie se manifeste dans le contexte de problèmes du tractus gastro-intestinal avec des erreurs de régime, une humeur allergique du corps et un empoisonnement toxique. Mais surtout, une telle réaction de l’organe du système digestif est due à la présence de calculs dans la vésicule biliaire.
Une caractéristique de cette pathologie est le développement rapide de symptômes cliniques après l'action d'un facteur négatif. Et le même développement rapide inverse de la maladie avec l'initiation du traitement en temps voulu en combinaison avec un régime thérapeutique.
Le mécanisme et les causes
La pancréatite réactive peut être causée par diverses maladies du système digestif, telles que:
- hépatite virale;
- cholécystite calculeuse;
- cirrhose du foie;
- gastrite au stade aigu;
- dyskinésie biliaire.
Outre les maladies du tube digestif, les facteurs contribuant au développement de l'inflammation dans la glande sont:
- troubles de l'alimentation sous forme d'abus d'aliments protéinés gras et frits;
- la présence de mauvaises habitudes - l'utilisation d'alcool fort et de boissons tonifiantes, de sodas colorés, de tabac;
- médicaments prolongés et non contrôlés;
- traumatisme abdominal fermé avec lésion ultérieure du tissu glandulaire;
- intoxication par des poisons d'origines diverses;
- stress chronique.
Des processus négatifs dans le pancréas commencent à se produire en raison de l'activation prématurée de ses enzymes et de leur action agressive sur le parenchyme des organes.
La stagnation du secret est due à la cholélithiase. Dans la maladie des calculs biliaires, les petites pierres qui tombent dans le canal biliaire causent des spasmes et des irritations.
La stagnation du secret entraîne des dommages aux structures cellulaires de la glande en raison de l'effet négatif de ses propres enzymes sur celle-ci. À la suite de ces processus biochimiques, de nombreux produits de décomposition apparaissent dans le sang, ce qui provoque un œdème de la glande et une intoxication du corps.
Les premiers signes de maladie
L'inflammation du pancréas se développe rapidement et rapidement, quelques heures seulement après l'action de l'agent toxique.
Au fur et à mesure de son évolution, la maladie évolue en plusieurs phases qui se manifestent par divers symptômes cliniques:
- Phase enzymatique. Sa durée est de 3 jours à partir du début de la maladie. Pendant ce temps, la formation de sites nécrotiques dans la glande se produit. À la fin de cette période, un intervalle lumineux apparaît au cours de l'évolution de la maladie, caractérisé par une diminution des symptômes cliniques avec une transition ultérieure vers le stade suivant de développement.
- Phase réactive. Il est formé à partir de 2 semaines de la maladie et est intermédiaire, se manifestant par la formation d'un infiltrat parapancréotique.
- Phase de séquestration. Il se développe à partir de 3 semaines de maladie et peut avoir plusieurs conséquences. Le premier est un résultat positif, dans lequel il y a une régression d'infiltrat et de récupération. Dans une variante plus sévère, des kystes se forment, mais sans suppuration. Cette dernière option est la plus difficile lorsque l’état du patient est aggravé par le développement de processus purulents et septiques mettant en péril la vie.
Les premiers signes de développement d'une pancréatite réactive incluent:
- lourdeur dans l'estomac;
- éructations;
- nausée
- augmentation de la formation de gaz;
- augmentation de la température à des valeurs subfébriles.
La pancréatite aiguë se manifeste par une douleur à la ceinture, dont l'intensité augmente avec la prise de nourriture.
Le syndrome douloureux, localisé dans le haut de l'abdomen, dans l'hypochondre droit et gauche avec retour au dos et aux omoplates, s'intensifie et devient intolérable.
Symptômes de la maladie
Si une assistance médicale en temps voulu n’est pas fournie, la maladie progresse rapidement et les symptômes pathologiques augmentent en raison d’une intoxication accrue du corps.
Lire aussi:nausée après avoir mangé - causes
Avec l'intensification de la douleur, les manifestations cliniques suivantes apparaissent:
- vomissements mélangés à de la bile et du mucus;
- pâleur et froid de la peau;
- abaissement de la température corporelle;
- augmentation du rythme cardiaque;
- le développement de l'hypotension, c'est-à-dire une diminution de la pression artérielle jusqu'à un évanouissement.
Dans le contexte des vomissements, le syndrome de la douleur s’intensifie, la tension de l’abdomen entraînant une augmentation de la pression intra-abdominale et une irritation supplémentaire du pancréas. Il existe des signes d'une exacerbation de la pathologie chronique du tractus gastro-intestinal, pouvant se manifester par une perturbation de l'intestin, une hypersalivation (augmentation de la salivation).
Important! L'apparition d'un syndrome de douleur à la ceinture, accompagné de symptômes dyspeptiques, nécessite la fourniture la plus rapide de soins médicaux spécialisés.L'automédication dans ce cas est inacceptable.
Mesures de diagnostic
Le diagnostic de la pancréatite réactive repose sur les plaintes des patients, des données d'examen objectives, des méthodes de laboratoire et des méthodes instrumentales.
Avec les manifestations initiales de la pathologie, les études suivantes donnent le tableau le plus informatif:
- analyse générale du sang et de l'urine;
- coagulogramme sanguin;
- biochimie sanguine avec détermination du niveau des enzymes pancréatiques;
- Échographie
- TDM, IRM;
- oesophagogastroduodénoscopie;
- angiographie du tronc coeliaque de l'aorte.
Dans certains cas, selon les indications, une laparoscopie diagnostique est réalisée, ce qui permet de différencier la pancréatite des autres pathologies gastro-intestinales.
Traitement de la pancréatite réactive chez l'adulte et l'enfant
En règle générale, les patients avec ce diagnostic sont hospitalisés. La tâche principale d'un médecin dans le traitement d'une affection aiguë est le soulagement d'une attaque, l'élimination de l'intoxication du corps, l'inactivation des enzymes pancréatiques avec la normalisation du débit de sa sécrétion.
Le processus pathologique peut se développer non seulement chez les adultes, mais aussi chez les enfants, quel que soit leur âge, même chez les nourrissons de moins d'un an. La pancréatite réactive chez les enfants dans leurs manifestations cliniques est similaire à l'évolution de la maladie chez l'adulte.
La cause du développement de la pathologie peut être une infection virale, la malnutrition, le transfert précoce de l’enfant à l’alimentation adulte. Chez les nourrissons, l'apparition d'une pancréatite est provoquée par une pathologie congénitale de la structure anatomique de la glande et de ses canaux.
La clinique de la maladie chez les enfants se manifeste par les symptômes suivants:
- douleur dans la partie supérieure de l'abdomen;
- symptômes dyspeptiques - nausée, éructations, vomissements;
- signes d'intoxication;
- symptômes d'un trouble intestinal - la constipation apparente est remplacée par une diarrhée avec modification de la couleur des matières fécales, qui devient jaune, caractérisée par la présence de mucus et de graisse;
- l'urine devient sombre et la peau jaunit.
Lire aussi:éructations après avoir mangé - causes et traitement
Les seins et les nouveau-nés répondent à la maladie en pleurant et en hurlant périodiquement. L’apparition de tout symptôme de la maladie nécessite la consultation obligatoire d’un pédiatre car, chez l’enfant, la maladie, contrairement aux adultes, est beaucoup plus grave.
Traitement médicamenteux
Le traitement de la pancréatite réactive chez l’adulte est complet et comprend les médicaments suivants:
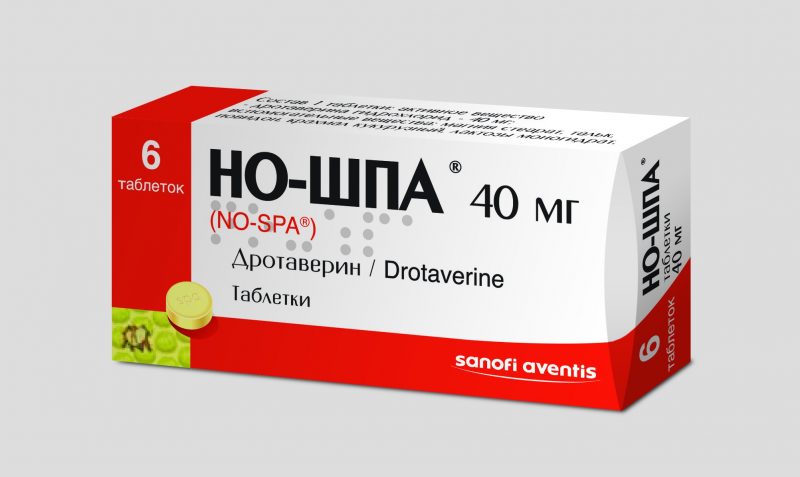
- Antispasmodiques. No-Shpa, Drotaverin, Papaverin, Platifillin. Utilisé pour soulager les spasmes du sphincter d'Oddi, par lequel le secret passe dans le duodénum. Les médicaments sont administrés par voie intraveineuse ou intramusculaire.
- Antidouleurs. Pentalgin, Acetaminophen, Baralgin.
- Médicaments carminatifs. Espumisan, Meteospasmil, Duspatalin.
- Les enzymes "Pancréatine", "mezim", "festif".
- Symbiotiques pour la restauration de la microflore intestinale. “Bifido-Bak”, “Laminolact”.
- Antiémétiques Motilium, Tserukal, Zofran.
- Médicaments antibactériens. Ampiox, amoxicilline.
- Pour éliminer l'intoxication - administration de solutions par voie intraveineuse: “Hemodez”, “Polyglukin”, “Disol”, “Trisol”.
Un traitement actif initié en temps opportun vous permet de soulager les symptômes négatifs et d'empêcher une nouvelle transition de la maladie d'une phase à une autre.
Recettes de médecine traditionnelle
Après avoir arrêté les manifestations aiguës de la pancréatite et amélioré la fonction de la glande, il est possible d'utiliser des recettes de médecine alternative, mais uniquement sur recommandation d'un médecin. Le traitement à base de plantes donne un bon effet, mais uniquement en complément du traitement principal.
Parmi les médicaments traditionnels, les plus efficaces sont:
- concoction de l'immortelle;
- bouillon d'absinthe:
- infusion d'églantier;
- infusion provenant de la collecte de matières premières sèches en parts égales - stigmates de maïs, chélidoine, racine de pissenlit hachée, violette tricolore, fruits d'anis, oiseau de l'alpiniste.
Lire aussi:immortelle: propriétés médicinales et contre-indications
Pour préparer le bouillon, verser une cuillère à soupe de matière première dans 200 ml d’eau et porter à ébullition, puis le feu est réduit et le bouillon est encore bouilli pendant 30 à 40 minutes. Après refroidissement et filtrage, le remède à base de plantes est prêt à être utilisé.
Pour préparer l’infusion, on verse 15 g de matière première sèche dans un verre d’eau bouillante et on l'infuse pendant 2 heures, de préférence dans un thermos. Il est pris sur la recommandation d'un cours spécialisé à une posologie déterminée par un médecin.
Méthode chirurgicale
Le traitement de la pancréatite aiguë réactive est effectué principalement de manière conservatrice. Mais parfois, dans certaines conditions du patient, une intervention chirurgicale est nécessaire pour des raisons de santé.
Le traitement chirurgical est effectué dans les cas suivants:
- avec nécrose pancréatique étendue;
- avec le développement de complications graves au cours du processus, telles que des formations kystiques, des fistules, des abcès;
- la présence d'une tumeur maligne.
La question de l'opération pour enlever la glande est toujours résolue en tenant compte des indications et des caractéristiques individuelles du corps du patient.
Pancréatite Réactive Nutrition
La nutrition, associée à la maladie pancréatique, joue un rôle très important, car toute erreur dans les aliments provoquera une exacerbation des symptômes.
Pour éviter les conséquences négatives, il est recommandé:
- la prise de nourriture est effectuée en fractions fractionnées et en petites portions jusqu'à 7 fois par jour;
- le traitement des produits est effectué uniquement par cuisson ou cuisson à la vapeur;
- exclure les produits fumés, en conserve, salés et marinés du régime alimentaire;
- mettre en œuvre un rejet complet de l'utilisation de la confiserie, des aliments gras, de l'alcool;
- exclure l'utilisation du café fort et du thé, des boissons gazeuses toniques et colorées, des glaces, du chocolat;
- privilégier les premiers plats à base de bouillon de légume ou faible de viande diététique de poulet, dinde, diverses céréales, œufs à la coque.
Les régimes chez les patients qui ont subi une pancréatite réactive deviennent constants jusqu'à la fin de la vie.
Complications possibles et pronostic de récupération
La pancréatite réactive est une pathologie grave qui, avec un traitement inopportun, peut entraîner diverses complications. Au cours du processus clinique, on distingue les complications précoces et tardives, qui se développent au bout de quelques jours et au bout de 2 à 3 semaines à partir des premières manifestations de la maladie.
Les complications précoces incluent:
- choc de la douleur;
- insuffisance hépatique et rénale;
- péritonite de nature différente;
- insuffisance cardiaque et respiratoire.
Les complications ultérieures se développent en raison de la fixation d'une infection secondaire.
Ceux-ci comprennent:
- saignement du tube digestif;
- la péritonite;
- la septicémie
- les abcès;
- formation de pseudokystes.
Si la pancréatite réactive se déroule sans complications et que le traitement commencé à l’époque donne un résultat positif avec le développement inverse des symptômes de la maladie, le pronostic sera positif tant pour la vie que pour l’invalidité.
Avec un déroulement compliqué du processus, le pronostic est défavorable, car la maladie entraîne une invalidité persistante ou la mort, principalement avec un alcoolisme chronique.
La prévention
Pour prévenir le développement de la pancréatite réactive, il est nécessaire de respecter certaines mesures préventives, notamment les suivantes:
- exclusion de l'utilisation de boissons alcoolisées de toute concentration, ainsi que du tabagisme;
- traitement opportun des maladies gastro-intestinales et prévention de leur exacerbation;
- maintenir une bonne nutrition, éviter l'utilisation d'aliments gras, frits, en conserve, exclure du régime les boissons et les aliments contenant des colorants artificiels;
- éviter les situations stressantes;
- faire du sport;
- passer un examen médical annuel avec contrôle des tests de laboratoire et des ultrasons des organes abdominaux.
En suivant ces recommandations, vous pouvez prévenir le développement d'une maladie aussi grave que la pancréatite réactive.