O termo "pneumonia adquirida na comunidade" refere-se a todo um grupo de doenças caracterizadas por localização geral e sinais semelhantes de manifestação. No entanto, as causas da doença, seu curso e prognóstico adicional em cada caso podem variar significativamente. O sucesso do tratamento depende da determinação precisa das origens da doença, da seleção correta de medicamentos do grupo antibiótico e da eliminação de todos os fatores que agravam a condição.
Conteúdo material:
O que é pneumonia adquirida na comunidade?
Este nome refere-se a pneumonia, cujas causas não estão associadas a uma internação hospitalar. Em outras palavras, todas as doenças desse tipo são divididas em duas grandes categorias: adquirida pela comunidade e hospitalar (aquelas que surgiram durante o período de tratamento no hospital ou após não mais de três dias da alta).
A pneumonia é considerada uma das doenças infecciosas mais comuns.
Segundo os médicos, todos os anos na Rússia temos cerca de um milhão e meio de pacientes, entre os quais o grupo mais vulnerável é o idoso. Nesta categoria de cidadãos, 25 a 44% ficam doentes.
A inflamação dos pulmões também é uma das causas mais comuns de morte devido a infecção. Entre os casos pulmonares, não mais que 5% morrem. Ao mesmo tempo, nas formas mais graves, a mortalidade pode chegar a 50%.
A pneumonia é uma doença, geralmente de natureza infecciosa.Na presença do patógeno, um processo patológico se desenvolve nas menores estruturas dos pulmões - os alvéolos.
- Todos os sinais de inflamação são característicos deste processo.
- Nos tecidos que formam os alvéolos, aparece inchaço.
- Na cavidade das vesículas, que normalmente são preenchidas com ar, é detectado exsudato que se destaca dos capilares circundantes.
A derrota do sistema respiratório é acompanhada por um enfraquecimento de sua principal função - saturação de oxigênio do sangue. A falta de tratamento contribui para a proliferação do processo inflamatório com o envolvimento de um volume crescente de tecido.
Causas e fatores de risco
Extremamente raramente, a inflamação começa por um motivo não relacionado à penetração da infecção. Tais doenças ocorrem no contexto de lesões que afetam o tecido pulmonar, como resultado do qual a saída livre de secreção é interrompida.
O motivo mais comum é a penetração de um agente infeccioso de partes não estéreis do trato respiratório (nariz, orofaringe) nas partes profundas dos pulmões.
As seções superiores são colonizadas por um grande número de micróbios, mas apenas alguns deles são altamente patogênicos e podem causar inflamação dos alvéolos, sendo encontrados no interior dos pulmões, mesmo nas menores quantidades. Esses patógenos estão constantemente presentes no trato respiratório superior ou chegam lá junto com o ar contaminado.
Os agentes causadores da doença podem ser bactérias e vírus e fungos:
- Um a dois terços dos casos são infecção pneumocócica. O pneumococo é a causa mais comum da doença.
- Menos comumente, o micoplasma ou a clamídia (12,5% cada) tornam-se a fonte da doença. Nesses casos, estamos falando de inflamação "atípica".
- Menos de 5% dos pacientes de fluidos patológicos conseguem isolar legionella ou bacilo hemofílico. Esses agentes causadores de pneumonia adquirida na comunidade são mais comuns no clima quente e úmido do Mediterrâneo.
- Vírus e fungos são responsáveis por até 6% dos casos. Um papel importante em sua atividade é a sazonalidade. Eles são mais viáveis no outono e inverno. Entre essa categoria de patógenos, o agente causador mais comum é o vírus influenza.
- Em um número significativo de casos (cerca de 40%), geralmente não é possível identificar um agente infeccioso.
Fatores que contribuem para o desenvolvimento da doença incluem:
- fumar;
- abuso de álcool;
- atividade motora diminuída;
- falta de vitaminas;
- condições de imunodeficiência;
- doenças genéticas, como fibrose cística, nas quais a condição das membranas mucosas piora;
- doenças inflamatórias não tratadas dos brônquios e laringe;
- a presença de um processo inflamatório constante na cavidade oral.
Como evidência até o último ponto, podemos citar os resultados dos testes realizados ao longo de três anos de 2013 a 2016. Os cientistas identificaram uma relação direta entre a incidência e a condição dos dentes. Para um contingente que não visita um dentista com uma regularidade de 2 vezes por ano, a probabilidade de infecção aumenta em 86%.
Sintomas e sinais da doença
Uma pneumonia típica provocada por micróbios comuns a esta doença, como estreptococos, hemofílicos e Escherichia coli, bem como Klebsiella, é caracterizada por um quadro clínico vívido:
- O primeiro sinal da doença é um salto de temperatura de até 39 - 40 ºС. O calor na pneumonia geralmente não pode ser eliminado por meios convencionais como o paracetamol.
- Desde os primeiros dias, o paciente desenvolve uma tosse profusa e úmida. Existe uma separação do escarro esverdeado.
- Sudorese aumenta à noite.
- Com a derrota de uma grande área dos pulmões, o paciente experimenta dor no peito.
- A pele fica pálida.
- Dispnéia pode estar presente.
Quando infectada com micróbios atípicos (micoplasma, clamídia, legionella), a gravidade dos sintomas aumenta gradualmente. No início da doença, uma temperatura baixa está presente.A condição do paciente é semelhante ao estado do ARVI. Ele é dominado por músculos e dores de cabeça, letargia e mal-estar geral. A tosse não começa imediatamente. A princípio, uma dor de garganta aparece, depois uma tosse seca, alguns dias depois se transforma em uma úmida.
Diagnóstico e tratamento ao médico
A falta de melhora por mais de cinco dias é uma ocasião para consultar um médico e ser examinado.
O especialista deve suspeitar de pneumonia já na fase de interrogatório e exame. Em um paciente com uma imagem típica, ao tocar no peito, sons sonoros curtos são claramente audíveis. Ao examinar um estetoscópio, o médico chama a atenção para o tremor da voz e o chiado no peito.
Na consulta do paciente, é feito um diagnóstico preliminar indicando a localização. Devido à estrutura fisiológica, a pneumonia do lado direito é mais comum, na qual o processo patológico se desenvolve à direita. Em pacientes idosos, devido à falta de atividade física, a pneumonia no lobo inferior (inflamação envolvendo os lobos inferiores do pulmão) é mais difícil.
Após o diagnóstico preliminar, o paciente é enviado para radiografia e exame de sangue. De acordo com um exame de sangue, você pode determinar a natureza da doença, para entender se a inflamação é causada por um vírus ou uma bactéria. Com um desenvolvimento típico de inflamação, as áreas de blecaute são claramente diferenciadas no raio-x.
Usando raios-X, a localização é estabelecida até o lóbulo e o segmento. Digite o diagnóstico final. A pneumonia atípica não dá uma imagem tão clara. É mais difícil detectar seus focos usando um método semelhante.
Para esclarecer o diagnóstico, o paciente pode ser encaminhado para análise de escarro. Separados dos pulmões são examinados por microscopia e cultura em meio de cultura. Usando um estudo detalhado, é possível determinar o patógeno e prescrever o tratamento mais adequado.
Métodos de diagnóstico adicionais incluem tomografia computadorizada e broncoscopia. Eles raramente são recorridos e somente quando os métodos básicos não dão uma compreensão clara da situação.
Tratamento de pneumonia
O papel mais importante no tratamento da pneumonia é dado aos antibióticos.
A escolha dos medicamentos é baseada nos resultados do diagnóstico. Os antibióticos são selecionados levando em consideração o tipo de patógeno e seu tipo específico.
A sensibilidade laboratorial dos microrganismos nem sempre é determinada. Às vezes, os mesmos micróbios podem se comportar de maneira diferente e responder de acordo com os medicamentos no corpo e in vitro. Portanto, a seleção de antibióticos geralmente é feita empiricamente.
A eficácia do tratamento é avaliada, inclusive por sinais externos. Se a condição do paciente não melhorar em três dias, o medicamento anterior é cancelado e outro é prescrito.
Para ajudar o tratamento principal, adicione agentes que expandam os brônquios e facilitem a respiração. Juntamente com os antibióticos, podem ser prescritos medicamentos que estimulam a saída do escarro, bem como medicamentos que reduzem o inchaço.
Medicamentos e antibióticos
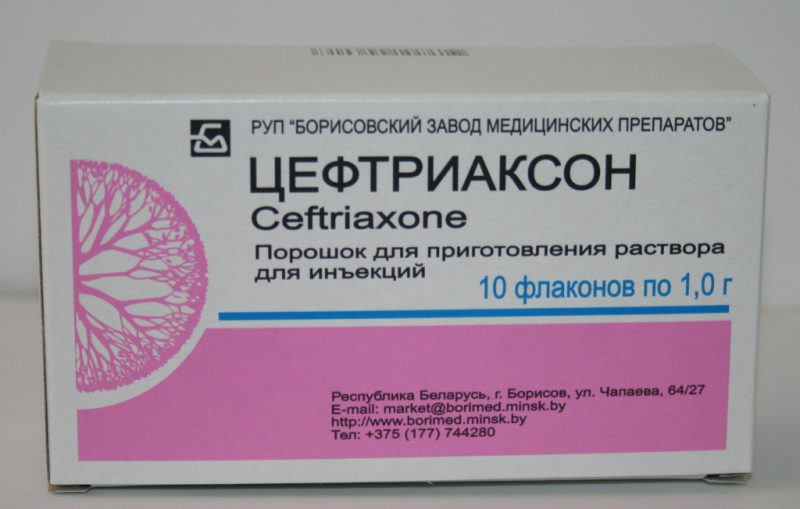
Na pneumonia típica e nos casos em que o tipo de patógeno não pode ser estabelecido, são administrados antibióticos de várias penicilinas e cefalosporinas protegidas pelo ácido clavulânico (flemoxina, ceftriaxona), administrados por via intramuscular ou intravenosa. Para alergias, esses medicamentos podem ser substituídos por macrólidos (eritromicina, claritromicina), carbapenêmicos e fluoroquinolonas (levofloxacina).
Para todos os pacientes, os medicamentos são selecionados individualmente, dependendo da presença de doenças crônicas concomitantes e das características da reação. A duração da terapia é determinada pela gravidade da condição. De qualquer forma, o tratamento continua por pelo menos três dias após a normalização da temperatura e o aparecimento de melhorias visíveis na radiografia.
Para ajudar a prescrever antibióticos:
- broncodilatadores (salbutamol);
- mucolíticos (Fluimucil, ACC);
- corticosteróides ("Singular").
Os medicamentos são utilizados na forma de comprimidos, xaropes, injeções e inalações.Seu papel é melhorar a condição geral do paciente. Esses tipos de medicamentos são usados para suprimir os principais sintomas: aliviar o congestionamento, facilitar a respiração e reduzir a dor nos pulmões. Eles removem o inchaço, melhoram a aspiração brônquica e criam condições para a liberação de alvéolos das secreções semeadas.
Remédios populares para pneumonia adquirida na comunidade
Com pneumonia, a hospitalização é necessária. A pneumonia adquirida na comunidade em crianças e idosos é tratada apenas em ambiente hospitalar.
Um médico pode levar um paciente adulto em regime ambulatorial somente se não houver ameaça à vida e à saúde.
O tratamento da pneumonia adquirida na comunidade exclusivamente com remédios populares é inaceitável. Mas se o médico permitir o uso de tais métodos, eles podem ser incluídos como um complemento à terapia principal.
Ervas como:
- marshmallow;
- alcaçuz;
- violeta;
- sábio;
- eucalipto.
Eles podem ser usados individualmente e em conjunto como uma coleção finalizada de farmácias. Uma colher de sopa de pó de ervas é preparada em meio copo de água fervente. Quinze minutos depois, a infusão é filtrada e bebida.
Ervas para tosse são tomadas após as refeições. Em um dia, o medicamento é fabricado três a quatro vezes. O alívio pode ser sentido no terceiro ou quarto dia. Em geral, a fitoterapia dura cerca de duas semanas.
A pneumonia é contagiosa para as pessoas ao seu redor?
A pneumonia, é claro, pode ser transmitida de pessoa para pessoa, mas isso não significa que após qualquer contato com a infecção do paciente se siga. Um critério importante na avaliação da situação é a força da imunidade individual.
O ar doente expirado conterá patógenos que causam inflamação. Eles podem penetrar nos pulmões dos outros. No entanto, entre aqueles que enfrentam a infecção, nem todos ficam doentes. Se a imunidade de alguém é forte o suficiente, ele pode derrotar facilmente o inimigo.
Não menos importante é a concentração do patógeno no ar. Nem toda quantidade de micróbio pode provocar uma doença. Se pouquíssimas partículas patogênicas entrarem nos pulmões, provavelmente serão destruídas pelas células imunológicas.
Possíveis complicações
A inflamação dos pulmões pode dar impulso ao desenvolvimento de processos purulentos-necróticos ou destrutivos com rejeição do tecido afetado, resultando em abscesso ou gangrena.
O acúmulo de secreção purulenta afeta adversamente a função pulmonar, causando o desenvolvimento de obstrução ou obstrução. Às vezes, a pneumonia resulta em insuficiência respiratória aguda.
Se não for tratado, o processo inflamatório pode se espalhar para tecidos vizinhos e distantes, causando endocardite, meningite.
As consequências mais graves são edema pulmonar e sepse, que aumentam a probabilidade de morte do paciente.
Medidas preventivas
Como os principais fatores no desenvolvimento da doença são a imunidade enfraquecida, a baixa mobilidade, na qual os pulmões são pouco ventilados e a alta carga bacteriana do ar circundante, a prevenção deve incluir as seguintes medidas:
- ingestão de complexos vitamínicos e minerais na entressafra;
- caminhadas regulares ao ar livre;
- cumprimento do regime do dia, exclusão de situações estressantes;
- nutrição adequada e livrar-se de maus hábitos;
- exercício diário;
- tratamento oportuno de doenças causadas por infecções respiratórias;
- manter a cavidade oral em boas condições;
- limpeza úmida regular;
- ventilação obrigatória mesmo na estação fria;
- recusa em participar de eventos de massa.
A inflamação dos pulmões provoca um grande número de microorganismos. Em cada caso, a doença pode prosseguir de maneiras diferentes. Ficar em casa e ser tratado apenas com remédios populares é muito presunçoso. Para não encontrar conseqüências mais sérias, você precisa entrar em contato com um especialista em tempo hábil.