O fígado é um órgão que atua como um filtro na purificação do sangue das toxinas e está envolvido na regulação do metabolismo. Um longo curso de processos inflamatórios em um órgão de várias etiologias geralmente leva ao desenvolvimento de alterações destrutivas nas estruturas celulares. Como resultado dessas alterações patológicas, há sinais de cirrose hepática que, progressivamente, frequentemente levam à morte.
Conteúdo material:
O que é cirrose hepática
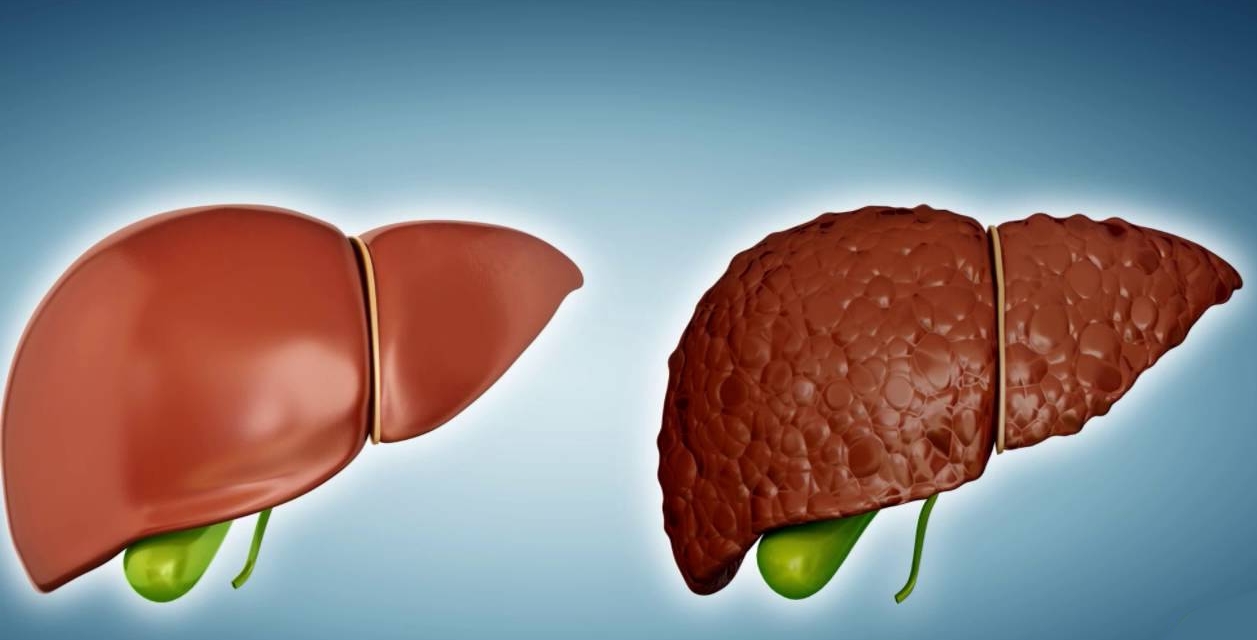
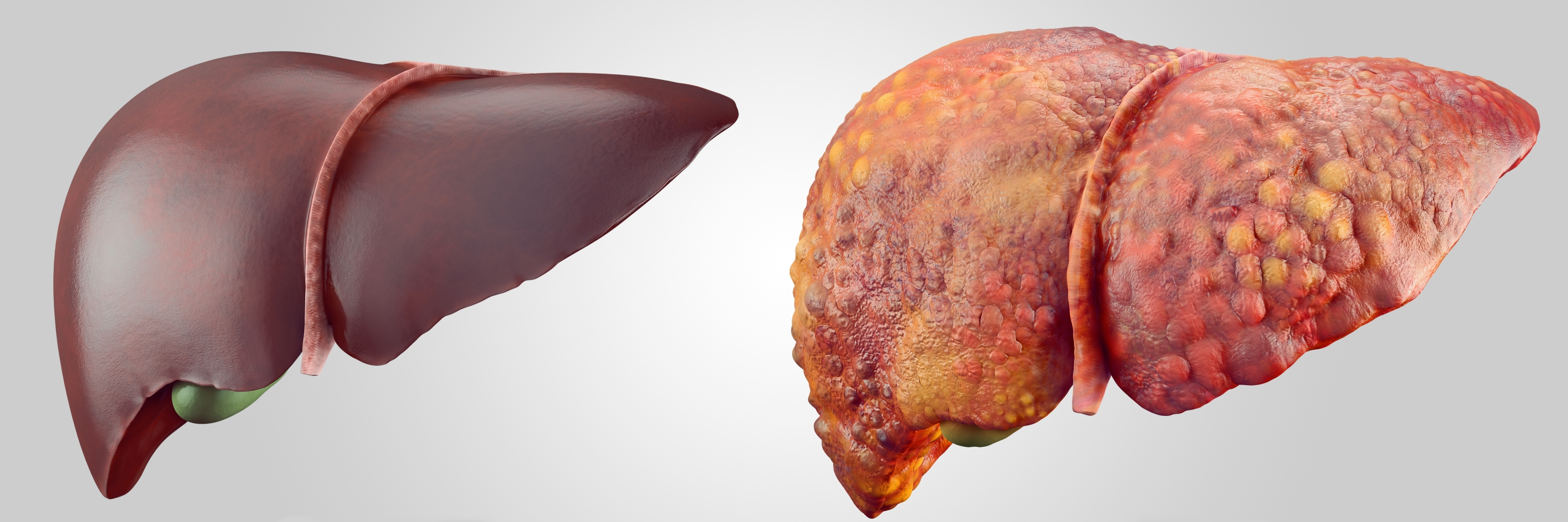
Com a cirrose hepática, o parênquima do órgão sofre, ou seja, sua estrutura celular é destruída. Esse processo patológico leva a uma violação do fluxo sanguíneo no sistema vascular do fígado e à função da secreção biliar.
A progressão da doença altera significativamente a estrutura anatômica do órgão. O tecido fibroso aparece na forma de nós de vários tamanhos. Como resultado desses processos, o fígado adquire tuberosidade, torna-se denso e perde a capacidade de desempenhar sua função principal. Por via de regra, a cirrose é uma variante complicada de um longo processo inflamatório ou uma conseqüência de danos aos órgãos por uma infecção viral.
Estágios da doença, classificação
Com a cirrose, as mudanças estruturais no órgão se desenvolvem gradualmente, passando de um estágio para outro com um aumento dos sintomas clínicos.
Dependendo da gravidade das manifestações externas e internas da doença, os seguintes estágios do processo são distinguidos:
- Etapa 1 (compensação). O processo está na forma de fenômenos inflamatórios-necróticos no fígado. Eles são detectados apenas com métodos de exame laboratoriais ou instrumentais. Durante esse período, exames hepáticos alterados na direção do aumento, alterações na estrutura do fígado por ultrassom são observadas. Manifestações externas da doença são insignificantes, uma vez que células saudáveis do fígado assumem as funções de estruturas danificadas, trabalhando de maneira aprimorada. Fadiga e mal-estar periódicos raramente levam os pacientes ao médico.
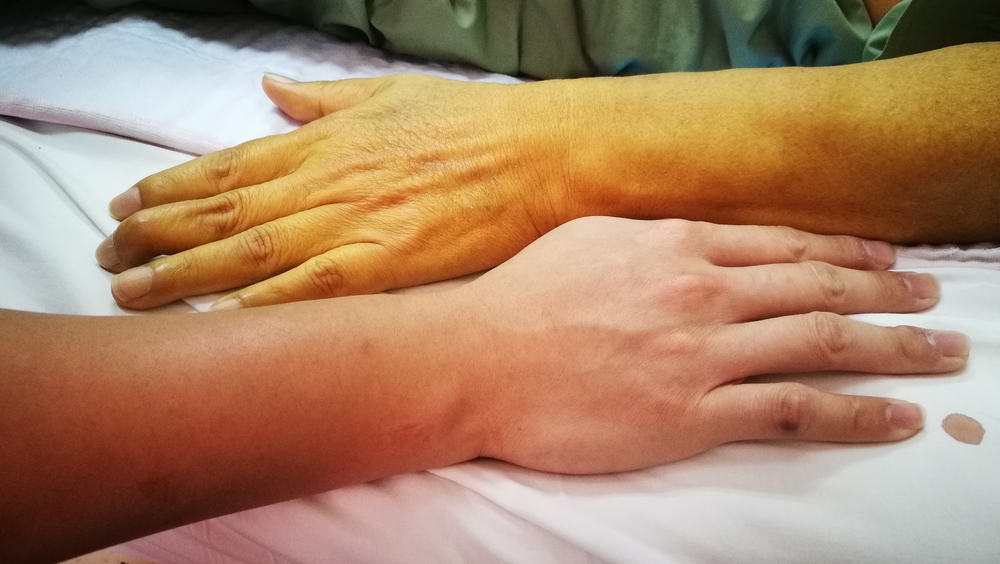
- Etapa 2 (subcompensação). O processo patológico progride, manifestando não apenas mudanças internas, mas também externas. Aparece uma clínica mais pronunciada, característica do curso do processo inflamatório, além de um sintoma específico na patologia hepática. É coceira na pele, com aparência de amarelecimento do tegumento externo e esclera dos olhos. Nesta fase da doença, as estruturas celulares danificadas do fígado são substituídas por tecido conjuntivo, que cresce sobre uma área significativa do órgão. O processo irreversível de destruição do fígado continua.
- Etapa 3 (descompensação). A sintomatologia da manifestação da doença está crescendo. Na maioria dos casos, a presença de várias complicações é característica. Existe um grande risco de degeneração da cirrose hepática em oncologia. A condição do paciente nesta fase do desenvolvimento da doença é caracterizada como grave, o que muitas vezes leva à morte.
- Etapa 4 (terminal). O paciente entra em coma. Mudanças significativas no sangue. O fígado está quase perdendo sua função. Aumentar o envenenamento tóxico por escória provoca um mau funcionamento no trabalho de todos os sistemas do corpo. Por via de regra, um paciente morre sem deixar um coma.
Os primeiros sinais de cirrose que surgiram em um paciente progredirão se a assistência não for prestada no tratamento da doença. A terapia do processo patológico pode inibir sua transição para o próximo estágio de desenvolvimento.
Não há classificação unificada dos tipos de cirrose hepática, portanto, essa doença é considerada de várias maneiras.
Na prática, costumam prestar atenção à etiologia, destacando os seguintes tipos:
- viral - causada por vírus da hepatite B, C, D;
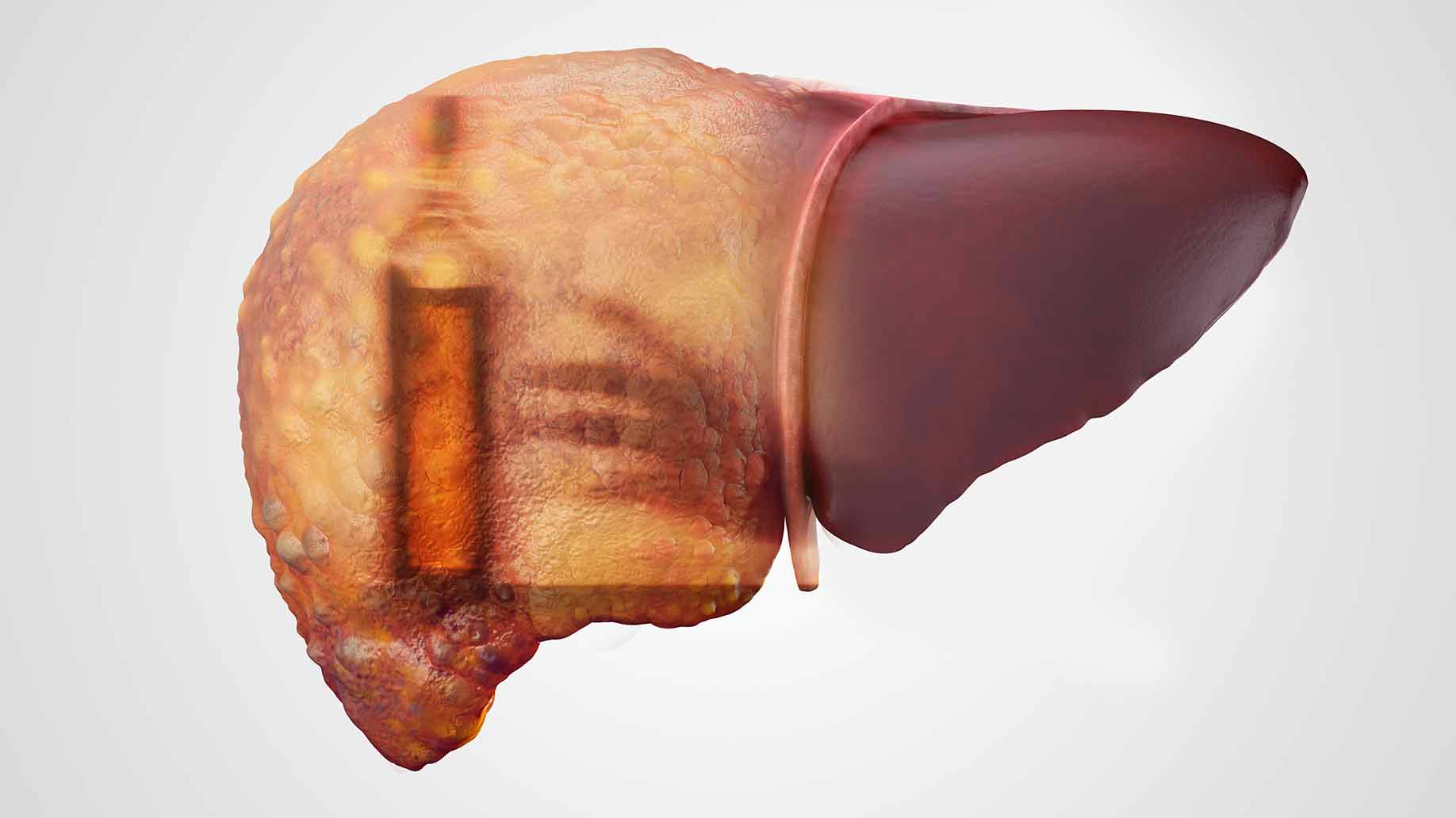
- alcoólatra
- autoimune;
- colestático;
- hepatotóxico;
- decorrentes de distúrbios metabólicos de natureza genética.
Existe uma divisão clínica. Isto é:
- pórtico;
- pós-necrótico;
- biliar;
- misturado.
De acordo com o grau de compensação:
- estágio compensado;
- estágio descompensado.
Por atividade:
- fase inativa;
- fase ativa.
Razões para o desenvolvimento
As causas da cirrose podem ser muito diferentes.
As causas mais comuns do desenvolvimento dessa patologia, diagnosticadas em 80% dos casos, são:
- alcoolismo crônico;
- hepatite viral B, C, D.
Além disso, os fatores provocadores no desenvolvimento da doença podem ser:
- patologia do trato biliar na forma de processos inflamatórios ou na presença de cálculos, acompanhada de uma violação da saída da bile;
- intoxicação crônica por drogas ou produtos químicos, que tem um efeito prejudicial sobre o órgão;
- venenos de origem vegetal, cujo resultado é distrofia aguda, acompanhada de necrose do tecido hepático;
- patologia cardiovascular crônica a longo prazo, acompanhada de congestão venosa;
- violação de processos metabólicos no corpo de natureza endócrina, provocando degeneração gordurosa do fígado;
- o desenvolvimento de cirrose biliar primária sem causas especiais em mulheres na menopausa;
- a ocorrência de complicações após a cirurgia de bypass gastrointestinal.
Nem sempre é possível identificar uma causa única do desenvolvimento da doença. Às vezes, a patologia é provocada por um complexo de fatores.
Os primeiros sinais de cirrose em homens
A doença hepática masculina é frequentemente o resultado do abuso de álcool. A entrada sistemática de álcool no corpo masculino oculta as manifestações iniciais da patologia, que são inespecíficas.
Com cirrose hepática, os sintomas nos homens nos estágios iniciais de desenvolvimento podem se manifestar no seguinte quadro clínico:
- capacidade reduzida de trabalhar, mal-estar e fadiga;
- o aparecimento de irritabilidade aumentada, mudanças rápidas de humor, sono ruim;
- diminuição do apetite e peso corporal;
- fenômenos dispépticos do trato gastrointestinal;
- peso, dor e desconforto no hipocôndrio direito;
- aumento periódico da temperatura para dígitos subfebris.
Muitas vezes, os homens que abusam de álcool não prestam muita atenção a esses sintomas da manifestação inicial da doença, explicando a indisposição dos sintomas de abstinência. Sem medidas terapêuticas e no contexto de abuso contínuo de bebidas alcoólicas, a cirrose alcoólica progride, passando para o próximo estágio de seu desenvolvimento.
As manifestações clínicas tornam-se mais pronunciadas e específicas. O aparecimento de icterícia da pele e esclera, escurecimento da urina e descoloração das fezes, a presença de ascite não suscita mais dúvidas sobre o desenvolvimento de cirrose nos homens.
Se o abuso de álcool não parar, a doença progride muito mais rapidamente, à medida que violações graves no funcionamento de vários sistemas corporais aparecem. Como resultado, o estágio terminal da cirrose ocorre, terminando em um resultado fatal.
Sintomas da doença em mulheres
Ao contrário dos homens, nas mulheres o processo patológico no fígado se desenvolve com muito menos frequência. Isso pode ser explicado pela peculiaridade do corpo feminino, seu histórico hormonal e as disfunções que ocorrem na menopausa. Na idade reprodutiva, o uso frequente e prolongado de contraceptivos hormonais pode ter um efeito tóxico no fígado.
Como nos homens, os primeiros sinais do processo patológico nas mulheres não são específicos. Pequenos desvios na esfera emocional e a ausência de problemas de saúde não causam muita preocupação. Portanto, os sinais iniciais de cirrose hepática são freqüentemente detectados por acaso ao examinar os órgãos abdominais com ultra-som e em exames laboratoriais.
Com uma coleta mais cuidadosa de anamnese em mulheres, os seguintes sintomas são observados:
- fadiga;
- irritabilidade acompanhada por distúrbios do sono;
- diminuição do apetite;
- perda de peso;
- fraqueza
- inchaço;
- dor e peso na região epigástrica.
Na palpação do abdome, pode ser detectado um aumento do fígado localizado ao longo da borda do arco costal.
Se, em um estágio inicial, a cirrose hepática nas mulheres não for diagnosticada, a doença progride, entrando no próximo estágio de desenvolvimento com manifestações clínicas de patologia já expressas, que incluem:
- o desenvolvimento de hepatoesplenomegalia, isto é, um aumento no fígado e baço;
- o aparecimento de uma rede vascular no corpo na forma de "estrelas" e vermelhidão na superfície interna das palmas das mãos;
- coloração ictérica da pele e esclera, que primeiro tem um caráter periódico e depois permanente;
- gravidade e dor constantes na metade direita do abdômen;
- ascite ou sudorese de líquido na cavidade abdominal;
- expansão das veias da parede abdominal anterior e esôfago;
- o aparecimento de hemorragias uterinas ou nasais.
O curso da cirrose pode ser longo e o tratamento ativo suporta o estágio da compensação, restringindo o desenvolvimento adicional da doença. Mas se uma mulher começa a apresentar edema, ascite se desenvolve, aumento da temperatura ou sangramento é observado, esse é um sintoma de mau prognóstico, indicando que a doença está progredindo.
Importante! O aparecimento de pequenos desvios na forma de fadiga aumentada, dor periódica no hipocôndrio direito, principalmente após a ingestão de alimentos gordurosos ou fritos, requer um exame obrigatório para excluir o desenvolvimento de cirrose.
Diagnóstico
O diagnóstico de cirrose, especialmente nos estágios iniciais de seu desenvolvimento, desempenha um papel muito importante. O principal valor no diagnóstico da doença pertence a métodos objetivos, laboratoriais e instrumentais de pesquisa.
A coleta de anamnese e os dados objetivos permitem descobrir o tempo de aparecimento de queixas de saúde, avaliar o tamanho e a densidade do fígado durante a palpação, a presença de "estrelas" vasculares, edema e ascite.
O diagnóstico é confirmado pelos seguintes estudos:
- sangue para uma análise geral;
- fezes e urina para uma análise geral;
- exame de sangue bioquímico;
- sangue para protrombina;
- Ultra-som do fígado;
- dopplerometria dos vasos do fígado;
- biópsia hepática;
- Ressonância magnética
Um exame completo, especialmente com o diagnóstico precoce da doença, determinará o estágio da doença e prescreverá um bom tratamento.
Tratamento e prevenção de cirrose
Agentes radicais que poderiam parar a destruição anatômica da estrutura celular do fígado não existem. A terapia do processo patológico inclui tratamento sintomático, dependendo do estágio da doença e da gravidade das manifestações clínicas.
Ele é projetado para retardar o desenvolvimento da doença e interromper os sintomas negativos.
Com cirrose hepática de etiologia viral, os seguintes medicamentos são indicados:
- Interferão alfa (apenas para cirrose viral C e D na fase de compensação);
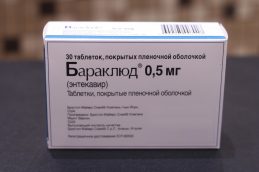
- Baraclude
- drogas metabólicas;
- Ácido ursodeoxicólico - se houver contra-indicação para terapia antiviral (o UDCA fornece um efeito anti-inflamatório positivo, estabilizador de membrana).
Mostrado adicionalmente:
- tratamento sintomático para parar a intoxicação do corpo;
- limitação de atividade física;
- dieta.
As correções na prescrição de medicamentos são feitas pelo médico, dependendo da causa do desenvolvimento da cirrose, bem como do estágio de desenvolvimento da patologia. A implementação de todas as recomendações de um especialista melhorará o funcionamento do fígado e aliviará os sintomas de intoxicação.
O desenvolvimento de uma doença tão séria que causa grandes problemas de saúde requer atenção cuidadosa tanto de homens quanto de mulheres em seus corpos. Como a causa do desenvolvimento de cirrose na grande maioria são vírus e intoxicação por álcool, a prevenção deve ter como objetivo eliminar esses fatores provocadores.
Se houver uma doença hepática crônica, seu tratamento oportuno e a supervisão médica de um especialista são obrigatórios.
Expectativa de vida com doença
A expectativa de vida na cirrose depende de muitos fatores. Como a destruição do fígado com esta doença é irreversível, o diagnóstico precoce e o tratamento de alta qualidade em conformidade com uma dieta rigorosa podem retardar o processo por um longo tempo. Ao mesmo tempo, o prognóstico para a vida se torna relativamente favorável.
De grande importância é o estágio de desenvolvimento da doença e as características individuais do corpo do paciente. Nas mulheres, o processo negativo devido ao alcoolismo crônico é mais maligno em comparação aos homens, proporcionando uma maior taxa de mortalidade.
A severidade variável do processo implica a seguinte expectativa de vida:
- estágio de remuneração - mais de 7 anos;
- subcompensação - cerca de 5 anos;
- descompensação - apenas 10-40% dos pacientes sobrevivem a 3 anos.
Muitas vezes, os pacientes morrem de complicações da doença. A consequência mais formidável e a mortalidade de até 40% são as hemorragias das veias dilatadas do esôfago e do trato gastrointestinal.
Apenas 25% dos pacientes com ascite vivem por cerca de 3 anos. A maioria dos pacientes morre antes desse período.Pacientes com encefalopatia hepática vivem ainda menos. Eles morrem dentro de um ano.
De qualquer forma, o prognóstico para a vida com cirrose é ruim.
Prevenção
Para evitar o desenvolvimento de patologia hepática progressiva grave, as seguintes regras de prevenção devem ser observadas:
- exames profiláticos regulares com um exame de ultra-som da cavidade abdominal;
- restrição no uso de bebidas alcoólicas;
- tratamento oportuno e de alta qualidade de doenças do fígado e vias biliares;
- na presença de hepatite viral, a realização de tratamentos obrigatórios com confirmação por análise laboratorial de dinâmica positiva;
- observação de dispensário com monitoramento sistemático do médico sobre o estado do fígado;
- atividade física ideal;
- nutrição equilibrada adequada.
Seguir essas regras simples de prevenção ajudará a impedir o desenvolvimento de uma doença com mau prognóstico para a vida.