Een breed scala aan tests helpt bij het bepalen van de conceptie aan het begin van de zwangerschap. Soms verloopt dit proces pathologisch, daarom is het belangrijk om te weten of de test een buitenbaarmoederlijke zwangerschap vertoont.
Materiaal inhoud:
Wat is een buitenbaarmoederlijke zwangerschap
Een pathologische aandoening treedt op als een bevruchte vrouwelijke cel wordt geïmplanteerd op een atypische plaats hiervoor: in de peritoneale holte, op een van de eierstokken of in een eileider.
- Van alle gevallen van zwangerschap is de buik 0,1 - 1,4%. De ontwikkeling vindt plaats wanneer de eicel is bevestigd in het peritoneum. Deze voorwaarde is mogelijk met IVF.
- Ovarieel gebeurt in 0,2 - 1,3% van de gevallen. Pathologie is verdeeld in eierstok en intrafolliculair.
- Cervicale is 0,1 - 0,4%, treedt op wanneer bevestigd aan de nek.
- Bij schendingen van de structuur van de baarmoeder kan embryo-ontwikkeling optreden in de accessoirehoorn en maakt deze 0,2 - 0,9% uit van het totale aantal gezonde zwangerschappen.
De volgende factoren kunnen een dergelijke situatie veroorzaken:
- ontsteking in de geslachtsorganen;
- geschiedenis van pijpchirurgie;
- genitale infantilisme;
- diagnostische procedures in de baarmoeder, medische zwangerschapsafbreking;
- tubale obstructie (ongeacht de oorzaken);
- spiraaltje
- vertraagde ontwikkeling van de geslachtsorganen.
De ontwikkeling van een embryo buiten de baarmoeder eindigt altijd met de operatieve verwijdering ervan.
Bij afwezigheid van therapie treden gevaarlijke complicaties op: breuken van de baarmoederhals, eierstok of buis met hevig bloeden. De gevolgen kunnen leiden tot onvruchtbaarheid of de dood.
Tekenen van pathologie
Op verschillende momenten manifesteert de pathologie zich op verschillende manieren.Aan het begin van de zwangerschap zijn er geen verschillen met de gewone zwangerschap: lichte malaise in afwezigheid van menstruatie, het verschijnen van misselijkheid, gevoeligheid van de borstklieren.
Na een paar dagen verschijnen nieuwe sensaties:
- tekenen, pijnlijke pijn in de onderbuik, scherpe pijn tijdens het lopen;
- het sacrale en lumbale begint pijn te doen;
- druppels bloed of een smeermiddel met een bruine kleur komen uit de vagina vrij;
- er is vermoeidheid, depressie;
- frequent urineren wordt opgemerkt.
Dergelijke sensaties treden op vóór de menstruatie, daarom is het belangrijk om de test te gebruiken om de diagnose niet uit te stellen.
In bijna de helft van de gevallen is de conceptie buiten de baarmoeder asymptomatisch. 7-8 weken na de vertraging van de menstruatie verschijnen tekenen die wijzen op een noodtoestand (scheuring van de buis, eierstok, bloeding). Het wordt gekenmerkt door overvloedige bloedafvoer, acute pijn, misselijkheid, braken.
Als deze symptomen optreden, is een dringende oproep noodzakelijk. Uitstel vormt een reële bedreiging voor het leven.
Diagnostische maatregelen
Het is moeilijk om de pathologie in een vroeg stadium te diagnosticeren, maar het is erg belangrijk om op tijd medische zorg te bieden en het risico op complicaties te verminderen. Als een bevrucht ei niet op de juiste manier wordt geplaatst, wordt de vrouw onmiddellijk in het ziekenhuis opgenomen en wordt de diagnose gesteld.
Het omvat de volgende procedures:
- inspectie;
- bepaling van het gehalte aan choriongonadotropine (hCG) in het bloed;
- bepaling van progesteronspiegels;
- klinische bloedtest;
- histologie van het schrapen van het baarmoederslijmvlies;
- echografie;
- kuldotsentez;
- laparoscopie;
- differentiële diagnostiek.
Van al deze methoden is laparoscopie het meest effectief. Hiermee kunt u pathologie in een vroeg stadium identificeren.
De definitie van de ziekte veroorzaakt geen problemen voor de gynaecoloog. Symptomen van buitenbaarmoederlijke zwangerschap zijn hemorragische shock als gevolg van intra-abdominale bloeding. Wanneer ingedrukt, verschijnt hevige pijn in het gebied van de opening, spanning van de buikspieren.
Wanneer testen?
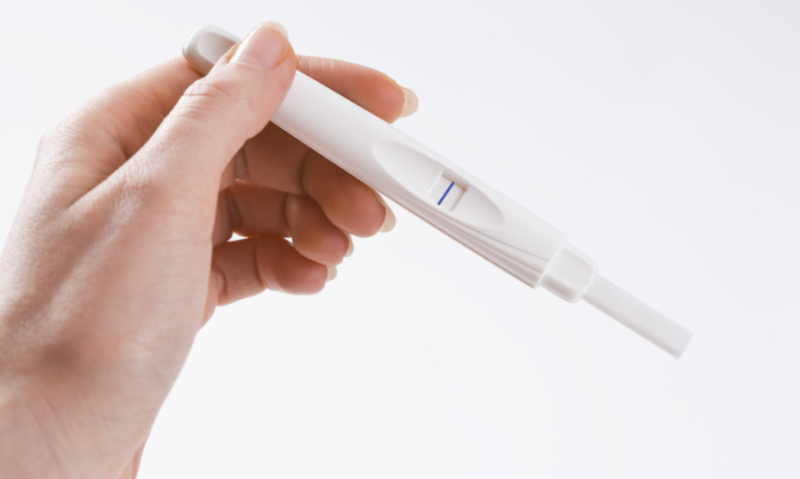
Een toename van de hCG-concentratie geeft aan dat bevruchting van het ei heeft plaatsgevonden. De test reageert specifiek op deze stof, waardoor beide strips erop verschijnen. Dienovereenkomstig zal de test voor ectopische zwangerschap positief zijn.
Wanneer een ei wordt bevrucht, wordt hCG eerst in het bloed en vervolgens in de urine gedetecteerd. Op de 7-10e dag na de ovulatie wordt het embryo geïmplanteerd in de baarmoederwand. Hoe lager de gevoeligheidsdrempel van de gebruikte test, hoe eerder deze conceptie kan vertonen.
Een speciale Inexscreen-test is gemaakt om de conceptie buiten de baarmoeder te bepalen. Ze gebruiken het tussen de eerste en tweede week vertraging.
Om het juiste resultaat te krijgen, moet u aan verschillende voorwaarden voldoen:
- Bestudeer eerst de instructies.
- Gebruik verse urine. Het hCG-hormoon in de lucht is geoxideerd, heeft een andere vorm. Dit kan de respons van de test beïnvloeden.
- Open de verpakking onmiddellijk voordat u de cassette gebruikt.
- Laat 4 druppels urine in het gat vallen.
- Bekijk het resultaat na 5 minuten.
Wat de test laat zien met een buitenbaarmoederlijke zwangerschap
De standaardtest reageert met het verschijnen van twee balken. De eerste ziet er duidelijk uit en de tweede is nauwelijks merkbaar. Als na 1 - 2 weken de tweede strip niet helderder wordt, maar integendeel zelfs nog meer vervaagt, kunnen we uitgaan van de onjuiste bevestiging van het foetale ei.
De INEKSREEN-testcassette is ontworpen voor immunochromatische analyse, die helpt bij het bepalen van een buitenbaarmoederlijke zwangerschap. Vergelijk de meetwaarden met de bijgevoegde instructies en u zult geen twijfel hebben over de waarschijnlijkheid van conceptie en de plaats van bevestiging van het foetale ei.
Bij normale foetale ontwikkeling komt hCG overeen met 10% of meer. Als de indicator veel lager is, kunnen we vol vertrouwen praten over het verloop van ectopische ontwikkeling van de foetus.
Wanneer de eerste negatieve symptomen (spotten, snijpijn in de onderbuik) verschijnen, moet u onmiddellijk een arts raadplegen.
Ontwikkeling buiten de baarmoeder is gevaarlijk voor de gezondheid en het leven van een vrouw. Om problemen te voorkomen, moet u zorgen voor de waarschuwing voor pathologie.
Om dit te doen, moet u:
- tijdige behandeling van ontsteking van het urogenitaal stelsel;
- worden onderzocht op de aanwezigheid van pathogene microflora bij het plannen van conceptie;
- vermijd abortus, gebruik betrouwbare anticonceptie;
- een ongewenste zwangerschap beëindigen in een gespecialiseerde medische faciliteit, een minder traumatische methode kiezen - mini-abortus (vacuüminterventie vindt snel plaats, heeft bijna geen contra-indicaties);
- medische onderbreking - een alternatief voor chirurgie;
- na een WB is het noodzakelijk om behandeld te worden, zodat je later een baby kunt krijgen.
Belangrijk is het regelmatige bezoek aan de gynaecoloog, endocrinoloog, de uitvoering van hun aanbevelingen. U kunt de geboorte van een kind plannen een jaar na een mislukte poging.
Zwangerschap zal elke test laten zien. Met ectopische lokalisatie van het ei, zullen de metingen afwijken van de gegevens in de instructies. Wees voorzichtig en gezond.