La espermatogénesis en el cuerpo de un hombre, en contraste con la ovogénesis en las mujeres, ocurre durante toda la vida a partir de la pubertad. El proceso tiene lugar en varias etapas y se caracteriza por cambios biológicos en los órganos reproductivos, especialmente en los testículos. La maduración de un espermatozoide lleva más de 70 días, pero debido al hecho de que las células se encuentran en diferentes etapas de desarrollo, millones de espermatozoides maduran en gónadas masculinas todos los días.
Contenido material:
¿Qué es la espermatogénesis?
La espermatogénesis es la formación y maduración de las células germinales masculinas, que van desde los gonocitos primitivos hasta los espermatozoides de pleno derecho que pueden fertilizar un óvulo. El proceso se activa durante la pubertad (aproximadamente a los 12 años) y dura toda la vida de una persona sana.
Todos los procesos de espermatogénesis ocurren en varias capas de los túbulos testiculares. El ciclo de vida del esperma dura más de 90 días. Se pasan unos 70 días en crecimiento y desarrollo, otros 20-30 días puede esperar la eyaculación. Fuera del cuerpo masculino, la célula germinal vive no más de 24 horas, y bajo la influencia de ciertos factores (calentamiento, enfriamiento, agentes químicos), muere en cuestión de minutos. Una vez en el sistema reproductor femenino (útero, trompas de Falopio), los espermatozoides pueden sobrevivir allí durante 3 a 5 días.
El principal factor regulador en la formación de esperma es la testosterona, la hormona sexual inherente al cuerpo masculino. Con su falta, se interrumpe el proceso de formación de esperma, lo que conduce a infertilidad permanente o temporal.Además, el desarrollo de los espermatozoides ocurre solo a una cierta temperatura, 33-35 grados. Dado que son muy sensibles a sus fluctuaciones, el sobrecalentamiento de los testículos provoca un mal funcionamiento de la espermatogénesis y problemas reproductivos.
Donde estan las celdas
La formación de una célula de esperma ocurre en los testículos, pero dependiendo de la etapa de desarrollo y su tipo, los espermatozoides se encuentran en diferentes capas de los túbulos seminíferos. La espermatogonía (el tipo original de células germinales) se encuentra en la membrana basal junto con las células de Sertoli.
Se distinguen tres tipos de espermatogonias:
- A oscuro - repuesto, almacenado en los ovarios y activado en el caso de una fuerte disminución en la capacidad reproductiva de los hombres;
- luz A: se dividen constantemente por mitosis; en el proceso de reproducción, a partir de ellos se forman otros tipos de células germinales;
- Células B: se forman en la membrana basal, pero se mueven inmediatamente con la ayuda de los sustentocitos.
En el proceso de su desarrollo posterior, las células B se ubican en depresiones especiales en la membrana plasmática de Sertoli. Al final de la maduración, el aparato de Golgi forma un acrosoma (una protuberancia en la cabeza del esperma con el que disuelve la cáscara del huevo), y el espermatozoide terminado se mueve más cerca de la luz de los túbulos.
Etapas del proceso reproductivo.
Durante el desarrollo de las células germinales masculinas, se distinguen cuatro etapas de la espermatogénesis:
- temporada de cría;
- periodo de crecimiento;
- periodo de maduración;
- periodo final de formación.
Cada etapa tiene lugar en una bola separada de la pared del túbulo retorcido de los ovarios, lo que permite simultáneamente más células en diferentes etapas de desarrollo.
La reproducción activa ocurre simultáneamente con el período de la pubertad. Se caracteriza por una división frecuente y rápida de la espermatogonía, cuyo número aumenta significativamente. Es importante que en este momento el niño no se vea afectado por factores negativos: alcohol, fumar, sobrecalentamiento del cuerpo, usar ropa interior ajustada, ya que se forma una reserva de células para toda la vida.
En la etapa de crecimiento, la espermatogonía tipo B se mueve a la segunda zona, que se encuentra más cerca de la luz del túbulo. Allí aumentan significativamente, almacenan un gran volumen de citoplasma y forman espermatocitos I, es decir, de primer orden.
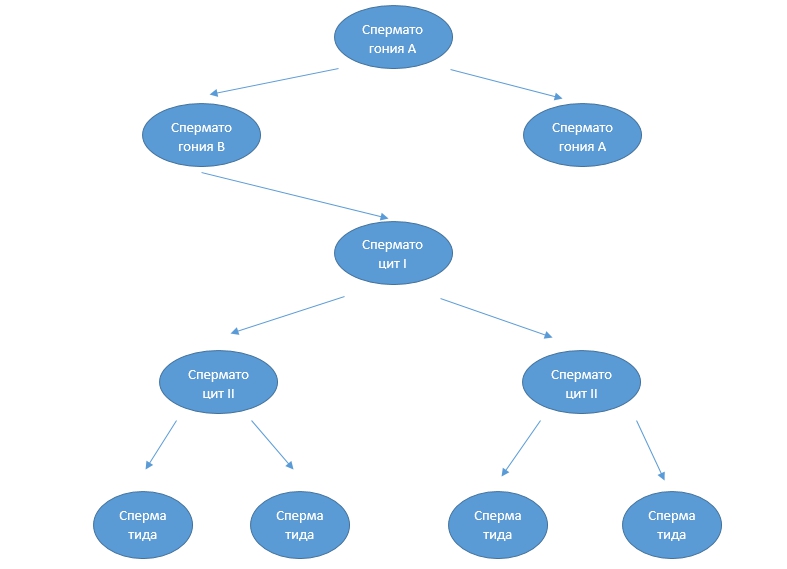
En el período de maduración, el espermatocito sufre varias divisiones por meiosis, y se obtienen 4 espermátidas a la salida. Se forman gradualmente y se transforman en esperma completo.
Patrones de desarrollo de las células germinales.
La espermatogonía A posee un núcleo grande y un pequeño volumen de citoplasma, actuando en el papel de las células de reserva. Por lo tanto, podemos decir que la etapa de desarrollo de los espermatozoides comienza con la espermatogonía tipo B, acumulando una gran cantidad de líquido intracelular en el proceso, convirtiéndose en espermatocitos I que contienen un conjunto diploide de cromosomas (46 piezas).
Los espermatocitos de primer orden sufren dos divisiones por meiosis:
- inicialmente formó 2 espermatocitos II con un conjunto haploide (contiene 23 cromosomas);
- Después de la segunda meiosis, 2 espermatocitos se convierten en 4 espermátidas.
Bajo la influencia de las hormonas, las espermátides maduran en espermatozoides.
Esquema de espermatogénesis:
Formas de estimular la producción de esperma.
Las células germinales masculinas son extremadamente vulnerables. La calidad del esperma se ve afectada negativamente por factores como el tabaquismo, la edad, la inflamación, el sobrecalentamiento, la hipotermia, el alcohol, el sexo irregular y las enfermedades crónicas.
Para estimular el sistema reproductivo para que funcione mejor, necesita:
- vaya al andrólogo que le recetará medicamentos especiales para ayudar a identificar la causa raíz de las violaciones;
- aumentar la cantidad de carne roja, pescado, productos lácteos, nueces en la dieta;
- La medicina tradicional recomienda decocciones de anís, rosa mosqueta, semillas de plátano.
Si el problema persiste y la mujer no puede quedar embarazada durante mucho tiempo, la producción de esperma se puede estimular temporalmente utilizando análogos sintéticos de hormonas humanas.Esto se realiza estrictamente bajo la supervisión del médico tratante, que selecciona un régimen de terapia individual.
La espermatogénesis está regulada por las hormonas de gonadotropina pituitaria y las hormonas ováricas. Con un desequilibrio de al menos uno de ellos, se interrumpe todo el proceso de producción de esperma: se reduce su cantidad, aparecen células de esperma defectuosas. Apagando el sistema endocrino de un hombre y reemplazándolo con análogos sintéticos, puede lograr temporalmente una mejora significativa en la calidad del líquido seminal.
Diferencias entre la espermatogénesis y la formación de células germinales femeninas.
La formación de células germinales femeninas, la ovogénesis, es muy diferente de la espermatogénesis. La etapa de reproducción de los ovocitos tiene lugar en el útero, después del nacimiento, cesa la aparición de nuevas células. Es decir, las niñas tienen un conjunto estable de óvulos, cuyo número no cambia, pero la espermatogénesis de los hombres no se detiene durante toda la vida.
Se forman cuatro espermatozoides a partir de una espermatogonía, mientras que un ovocito maduro se forma a partir de un ovocito de primer orden. Y también en la ovogénesis no hay una etapa de formación, ya que las células femeninas no tienen necesidad de moverse, prácticamente no cambian externamente.
Si los espermatozoides ya no se producen en un hombre, el proceso puede ser estimulado al actuar sobre el cuerpo con hormonas sintéticas. En ausencia de una reserva ovárica en una mujer, la estimulación no tiene sentido, ya que todas las células ya han madurado y se han ido durante la ovulación, y no hay ningún lugar para obtener otras nuevas.