La inflamación aguda de la glándula digestiva comienza con un ataque de dolor, mientras que la inflamación crónica dura años con recaídas y períodos de bienestar. Los síntomas y el tratamiento de la pancreatitis en adultos están determinados por la gravedad de las disfunciones orgánicas y el curso de la enfermedad. Se requerirá una terapia compleja, una dieta moderada y la prevención de ataques de dolor.
Contenido material:
Las principales causas de pancreatitis.
El páncreas es un órgano en forma de gota ubicado a la izquierda del estómago. Las funciones son la secreción de enzimas digestivas, la síntesis de insulina y glucagón.
Causas de la enfermedad inflamatoria de la glándula:
- infecciones (hepatitis viral, paperas, VIH);
- exposición a sustancias tóxicas, ciertas drogas;
- lesiones de otros órganos digestivos;
- Lesiones abdominales.
Comer en exceso, el abuso de alcohol a menudo se convierten en las condiciones para el desarrollo de pancreatitis aguda. El proceso inflamatorio a veces se desarrolla durante el embarazo, debido a una deficiencia de proteínas y vitaminas. Los síntomas de pancreatitis pueden aparecer de 6 a 12 horas después o de 1 a 2 días después de beber mucho alcohol.
Algunas personas desarrollan una mayor sensibilidad pancreática, incluso a pequeñas dosis de alcohol.
En la enfermedad de cálculos biliares, cuando un cálculo se atasca en el conducto de la vesícula biliar, las enzimas se bloquean en la glándula.Esta condición es la causa de la irritación y la autodigestión de los tejidos orgánicos.
El riesgo de la enfermedad aumenta con la fibrosis quística: una lesión hereditaria de la glándula, hipercalcemia (alta concentración de iones de calcio), hiperlipidemia (altos niveles de grasa en la sangre). La predisposición hereditaria, las enfermedades autoinmunes y las anomalías en la estructura del órgano también son factores provocadores.
La pancreatitis a menudo afecta a hombres de 30 a 40 años. La causa de esta enfermedad en las mujeres a menudo son los cambios hormonales durante el embarazo. La pancreatitis en niños es una ocurrencia rara.
El cuadro clínico y los síntomas.
La inflamación más común de la glándula, que ocurre de forma crónica y recurrente. Clínicamente, la pancreatitis se manifiesta con mayor frecuencia por un síndrome de dolor fuerte y prolongado, de varias horas a varios días. Luego viene la remisión, cuando el paciente prácticamente no siente molestias en el abdomen.
¿Cómo se manifiesta la pancreatitis aguda?
El dolor intenso, repentino y a menudo estallido es un signo típico de esta forma de la enfermedad. La condición empeora, los analgésicos casi no ayudan. El dolor se localiza en la parte superior del abdomen (debajo de la "cuchara"), con mayor frecuencia en el hipocondrio izquierdo, con menos frecuencia en el derecho.
A veces, las sensaciones se proyectan en la espalda y se produce dolor en la cintura.
La pancreatitis aguda se acompaña de otros signos:
- náuseas severas;
- vómitos con presencia de bilis;
- flatulencia, diarrea;
- disminución del apetito;
- agotamiento
- insomnio
- depresión
Los síntomas de la pancreatitis también incluyen aumento de la frecuencia cardíaca, disminución de la presión arterial, fiebre (37-39 ° C), deshidratación. La lengua se seca, la piel se vuelve pálida o amarillenta, aparecen gotas de sudor frío en la cara y las palmas. El paciente se siente muy enfermo, necesita atención médica urgente.
Signos de una forma crónica de la enfermedad.
El papel más importante en el desarrollo de la inflamación permanente de la glándula pertenece al alcoholismo, el consumo de alimentos grasos y ahumados. La pancreatitis crónica a menudo es el resultado de una enfermedad aguda. Los dolores también se localizan en la parte superior de la cavidad abdominal, ocurren después de una violación de la dieta. En el vómito, se detecta una mezcla de bilis, aparece diarrea. La silla tiene una consistencia aceitosa.
Los síntomas empeoran después de comer alcohol graso. Sin embargo, con el daño a la glándula y la pérdida de la capacidad de producir enzimas, el dolor puede estar ausente.
Medidas de diagnóstico
El estudio del historial médico y un examen físico completo son muy importantes para determinar el diagnóstico. El médico en el examen externo del paciente observa síntomas característicos, con la ayuda de la palpación determina que hay hinchazón, paresia del tracto gastrointestinal.
Según los resultados del análisis de sangre de un paciente, leucocitosis, se detecta un fuerte aumento en los niveles de amilasa y lipasa (enzimas de las glándulas). También hay un aumento en la concentración de glucosa y electrolitos.
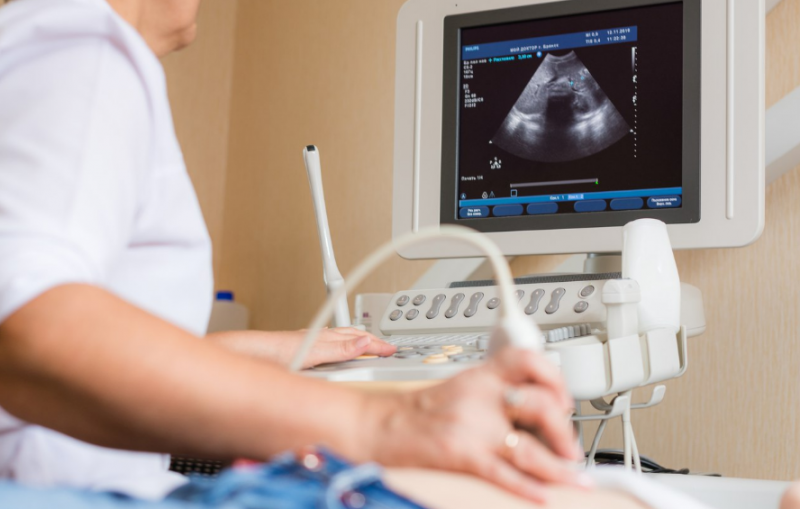
La información sobre el estado del órgano se obtiene mediante ultrasonido, endosonografía, tomografía computarizada.
El uso de dispositivos modernos le permite identificar el grado de daño a la glándula, para detectar la presencia de cálculos en el conducto biliar y sus conductos.
Métodos de tratamiento en un adulto
Se requiere el cumplimiento del reposo en cama para la pancreatitis aguda. Tratan la enfermedad en un hospital. Con la exacerbación de la inflamación crónica, debe permanecer en cama en los casos en que el dolor intenso se combina con el vómito. Un ataque no siempre requiere hospitalización; puede ser tratado de forma ambulatoria.
Preparaciones médicas
Antes de ir al médico, puede tomar antiespasmódicos. Por lo general, estos son medicamentos que contienen drotaverina o mebeverina (por ejemplo, No-Shpa, Duspatalin, Niaspam, Sparex).
- Para el dolor intenso, se requerirá una combinación de antiespasmódicos con analgésicos (Baralgin), medicamentos combinados (Brahl, Spazgan).
- De náuseas y vómitos tomar "Tserukal", "Omez", "Motilium".
- Para reducir la producción de ácido clorhídrico en el estómago - "Famotidina".
En el hospital, se prescribe un tratamiento complejo de la pancreatitis. Se utiliza principalmente la terapia de infusión con medicamentos especiales. Se requerirá intervención quirúrgica para la infección, inflamación rápidamente progresiva, necrosis de la glándula. Si la pancreatitis aguda es causada por un cálculo en el conducto biliar, los médicos sugieren la eliminación del cálculo y la vesícula biliar.
La solución "Octreotide" para la administración iv y sc se prescribe para suprimir la producción de hormonas responsables de la actividad enzimática del páncreas. Introduzca analgésicos fuertes, medicamentos antiespasmódicos, medicamentos que reducen la secreción de jugo pancreático con enzimas ("Gordoks", "Kontrikal"). Los medicamentos que bloquean la secreción de ácido estomacal (omeprazol, etc.) ayudan.
En la pancreatitis crónica, las enzimas se toman durante mucho tiempo entre las recaídas.
Utilizado para la terapia de reemplazo, "Creon", "Mezim Forte", "Hermitage", "Festal", "Pancreatin". Las preparaciones de enzimas contienen jugo pancreático seco (lipasa, amilasa y proteasa) obtenido del páncreas de cerdos o ganado. La introducción adicional de pancreatina promueve una mejor digestión y absorción de nutrientes, normalización de las heces. Si se desarrolla una exacerbación, se detiene la ingesta de agentes enzimáticos.
Recetas populares
Las hierbas medicinales que tienen efectos coleréticos, antiinflamatorios, antiespasmódicos, analgésicos y antimicrobianos ayudan a tratar la pancreatitis. Las plantas medicinales se usan individualmente, pero más a menudo en forma de mezclas (tarifas).
- En la etapa inicial de la inflamación pancreática, se toma una infusión de las flores de la sandwort Helichrysum, hojas de menta y frutos de hinojo. Tome todos los componentes en partes iguales, muela y mezcle. Prepara 4 cucharadas. l Recoger 500 ml de agua hirviendo en un termo. Dosis a la vez - ½ taza. Aceptado 15 minutos antes de las comidas 3-4 veces al día.
- La colección, que tiene un efecto antiespasmódico, analgésico y colerético, se prepara a partir de semillas de hinojo, hojas de menta (3 cucharadas cada una), frutos de espino, flores de arena inmortal (2 cucharadas cada una), cestas de manzanilla (1 parte). Para 250 ml de agua hirviendo, tome 2 cucharadas. l mezclas de hierbas Beba infusión en forma de calor tres veces al día antes de las comidas. Dosis a la vez: de ½ a 1 taza.
Plantas con un amplio espectro de acción en pancreatitis y lesiones gastrointestinales asociadas: hierba de San Juan, orégano, milenrama, helenio, estigmas de maíz, menta, plátano, flor de lima, manzanilla.
Eliminan el dolor, la acidez estomacal, la hinchazón, normalizan las heces. Las infusiones tardan 12 días, luego se toma un descanso de 2 semanas y se reanuda la medicina herbal.
Características de la dieta para diferentes formas de pancreatitis.
Los médicos recomiendan durante 1 a 3 días rechazar los alimentos en la inflamación aguda del páncreas, para no crear una carga en el tracto digestivo. Se permite beber té débil, un caldo de rosa mosqueta, agua mineral de mesa sin gas. Luego, se prescribe la dieta No. 5.
- Coma alimentos fácilmente digeribles sin grasas nocivas.
- Excluya los productos que estimulan la formación de ácido en el estómago y la bilis, lo que reduce la actividad del páncreas.
- Un requisito previo para la cura es una nutrición suave y fraccionada en pequeñas porciones de 5 a 7 veces al día.
- Se recomienda pan no fresco, sino ayer.
- Beba muchos líquidos, pero las bebidas con cafeína deben ser limitadas.
Se prohíbe fumar y el alcohol incluso en las primeras etapas de la pancreatitis.
- No es deseable comer variedades de carne, salchichas, en las que un alto porcentaje de grasa, tejido conectivo.
- Es necesario limitar la sal y el azúcar.
- Bajo la prohibición de grasa, leche y crema, crema agria, adobo, carnes ahumadas.
- Es aconsejable evitar las frutas agrias, las verduras picantes.
Con la exacerbación de la pancreatitis crónica, es aconsejable rechazar los alimentos durante 1 a 2 días.Entonces puedes comer en pequeñas porciones. Es necesario excluir productos que mejoren la secreción de bilis, irritando el páncreas.
Permitido carne de res hervida baja en grasa, conejo, aves de corral (pavo, pollo). Permitido comer pescado bajo en grasa. Se preparan albóndigas, chuletas de vapor, soufflé.
La terapia de reemplazo de enzimas puede enriquecer la dieta.
Se recomienda preparar guarniciones a partir de cereales (trigo sarraceno, avena, con menos frecuencia: cebada, maíz, sémola), pasta. Puedes cocinar gachas en agua y leche diluida. Se recomienda agregar un poco de mantequilla o aceite vegetal a la guarnición. Adherirse a una dieta estricta después de la exacerbación durante 9 meses.
¿Cuáles podrían ser las consecuencias?
La pancreatitis es peligrosa para complicaciones graves. Las consecuencias de la inflamación aguda son un proceso purulento y una necrosis del tejido de la glándula. Quizás la aparición de erosión del tracto gastrointestinal, sangrado, peritonitis.
Las recaídas de una enfermedad crónica en ausencia de un tratamiento adecuado conducen a la sustitución del tejido conectivo glandular. La falta de enzimas causa alteraciones en la digestión y absorción de nutrientes.
La destrucción de las células beta que producen insulina conduce al desarrollo de diabetes.
Con la pancreatitis esclerosante, se producen cambios irreversibles en el páncreas. Una consecuencia de la inflamación crónica puede ser la calcificación: depósitos de sales de calcio insolubles. Una complicación muy grave es el adenocarcinoma, un tumor maligno de la glándula.
Cómo evitar la aparición de la enfermedad.
Nutrición adecuada, rechazo del alcohol: la mejor prevención de la inflamación del páncreas. El riesgo de pancreatitis disminuye con el colesterol bajo, ya que esto evita la formación de cálculos biliares.
Alimentos y bebidas útiles que contienen antioxidantes. Estos son el té verde, verduras y frutas de color rojo, naranja, morado y verde oscuro. Los baños calientes relajantes con hierbas y aceites esenciales al acostarse estimulan la digestión y mejoran la condición del páncreas.