Algunas enfermedades neurológicas son difíciles no solo para el tratamiento, sino también para el diagnóstico. Para determinar los síntomas de la enfermedad y encontrar una manera de eliminar la debilidad muscular, los médicos deben analizar cuidadosamente los síntomas y las causas de la miastenia gravis.
Contenido material:
¿Qué es la miastenia gravis?
La sensación de fatiga que ocurre después del esfuerzo físico es familiar para muchos y se percibe de forma bastante natural. Pero cuando la debilidad se vuelve constante y no disminuye incluso después de una noche de descanso, la ansiedad comienza a superar al paciente.
Y no en vano, ya que la fatiga muscular es un signo característico de miastenia gravis. Y el síntoma principal de la enfermedad se considera debilidad muscular anormal con tendencia a retrasar el progreso.
¿Cómo ocurre la miastenia gravis y qué es? Es importante comprender a tiempo. Esta es la mejor manera de evitar los factores provocadores y prevenir el desarrollo de procesos patológicos graves. E incluso en este caso, la enfermedad retrocede en solo el 80% de los pacientes, porque el éxito de la terapia depende no solo de las calificaciones profesionales del médico, sino también de la actitud consciente del paciente hacia su salud.
En latín, el nombre de la enfermedad suena como "miastenia gravis", que significa "debilidad muscular". La primera descripción de la enfermedad (una enfermedad neuromuscular autoinmune) se remonta al siglo XVII. Desde entonces, se han dado pasos gigantes en el estudio de la naturaleza de la disfunción muscular, pero los científicos no han podido determinar las causas exactas del proceso.
Uno de los requisitos previos conocidos para el desarrollo de la patología es la disfunción del sistema inmune, porque la miastenia gravis pertenece a la categoría de enfermedades autoinmunes.
Según las estadísticas, en los últimos años, el número de personas que sufren de miastenia gravis ha aumentado, y las mujeres de 20 a 40 años predominan en esta lista.
Motivos y mecanismo de desarrollo.
El desarrollo de la miastenia se produce en el contexto de una violación del sistema inmune, que de repente comienza a percibir los tejidos del cuerpo como extraños. Se cree que este mecanismo es activado por genes que, hasta cierto punto, estaban en estado de sueño.
La razón de la activación de los genes del sueño puede ser cualquier situación estresante en el cuerpo:
- infecciones virales;
- choques nerviosos;
- mutaciones genéticas que alteran el equilibrio del sistema inmune;
- embarazo, parto, cesárea;
- cambios hormonales
- un cambio brusco en el clima cuando se muda a otro país;
- tomando medicamentos anticolinesterasa.
El mecanismo del desarrollo de la enfermedad está asociado con el bloqueo completo o parcial de los músculos y sus compuestos inervadores. Los anticuerpos producidos por el sistema inmunitario inhiben el funcionamiento de los receptores nerviosos de la acetilcolina, que proporcionan conexiones neuronales.
Como resultado de la agresión de las inmunoglobulinas, se producen los siguientes cambios:
- disminuye el número de receptores de acetilcolina;
- la calidad de la transferencia de información en las células nerviosas disminuye;
- se destruye la membrana postsináptica, que es responsable de la sensibilidad de las células y la amplificación de los impulsos nerviosos;
- se detiene la señalización al tejido neuromuscular.
Además, el progreso de la patología provoca cambios en los procesos bioquímicos de las fibras neuromusculares, lo que conduce a la disfunción de las regiones del cerebro responsables de la producción de células inmunes y la funcionalidad del sistema endocrino.
Tipos de enfermedades
La miastenia gravis es congénita, adquirida y neonatal. En el primer tipo, el daño muscular está determinado genéticamente, lo cual es extremadamente raro.
La miastenia gravis adquirida es una de las dolencias más comunes. Esta enfermedad se desarrolla como resultado de una reacción de inmunidad en forma de formación de inmunoglobulinas para la transmisión de impulsos nerviosos en el tejido muscular. Un factor provocador adicional en la aparición de miastenia puede ser el timoma, un tumor del timo.
El desarrollo del tipo neonatal es posible en bebés a quienes la enfermedad ha pasado de una madre enferma. La actividad débil y la inactividad del feto se notan con el ultrasonido de las mujeres embarazadas. Hay casos frecuentes en que tales niños murieron poco tiempo después del nacimiento.
Síntomas de miastenia gravis
Se distinguen tres formas principales de manifestación de miastenia: oftálmica, bulbar y generalizada. Cada uno de estos tipos de dolencias se manifiesta por diferentes síntomas y la naturaleza de las lesiones.
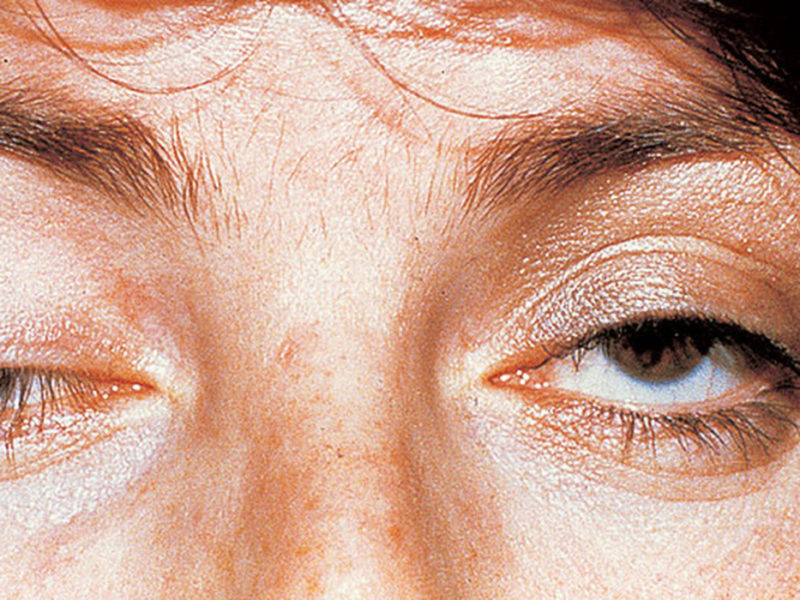
Con la forma ocular de miastenia, se observa el debilitamiento de los músculos responsables del movimiento del globo ocular. En este caso, se produce visión doble y los párpados caen.
Forma bulbar
La forma bulbar de la enfermedad se acompaña de daño a los nervios craneales.
Un signo característico es la parálisis bulbar, que tiene los siguientes síntomas:
- violación de la inervación del aparato del habla, problemas con el habla, dicción;
- violación del proceso de masticación y deglución, una disminución en el potencial motor de los músculos de la lengua y la nasofaringe hasta su atrofia;
- dificultad respiratoria;
Los pacientes con miastenia bulbar no pueden pronunciar palabras claramente, el habla se ralentiza y la voz se vuelve nasal. En casos severos de la enfermedad, el síndrome bulbar puede causar disfunciones no relacionadas con la vida del sistema cardíaco.
Forma generalizada de miastenia gravis
La forma generalizada de miastenia gravis es la más compleja en la naturaleza, ya que captura varios grupos musculares a la vez. El inicio de la patología es sutil, los síntomas son dinámicos, por lo que la gravedad de las manifestaciones durante el día puede variar varias veces o incluso estar ausente.
El desarrollo de una forma generalizada de miastenia gravis ocurre en etapas. La primera fase de la enfermedad se caracteriza por la manifestación de síntomas de la forma ocular: párpados caídos y visión borrosa, especialmente hacia la noche.
A medida que avanza el progreso de la forma generalizada, los cambios patológicos capturan nuevos grupos musculares. En esta etapa, aparecen los síntomas característicos de la miastenia bulbar: un cambio en el timbre y el poder de sonido de la voz, dificultades para masticar alimentos y tragar incluso alimentos líquidos.
El desarrollo posterior de la enfermedad se caracteriza por un aumento de la debilidad en todo el cuerpo. Los músculos de los brazos y las piernas pierden tanta fuerza que al paciente le resulta difícil hacer incluso los movimientos más simples: siéntese o párese de la silla, suba las escaleras, levante los brazos y gire la cabeza.
Crisis miasténica
Al igual que muchas enfermedades autoinmunes, la miastenia gravis puede ocurrir no solo en forma aguda o crónica, sino que también adquiere un carácter de desarrollo agresivo e incluso maligno.
Los neurólogos consideran los casos de deterioro repentino y rápido de las conexiones neuronales en las fibras musculares como crisis miasténica, una afección potencialmente mortal en la que se producen trastornos respiratorios y bulbares graves.
Según el tipo etiológico, la crisis miasténica se clasifica en bulbar, colinérgica y mixta.
La crisis miasténica bulbar se manifiesta por una disfunción bilateral pronunciada de los nervios hioides, vagos y glosofaríngeos y los músculos respiratorios, así como un aumento en la debilidad del músculo esquelético.
Con una larga ausencia de carga, los músculos se atrofian y una disminución en la actividad motora del cofre provoca el desarrollo de insuficiencia respiratoria. Por lo tanto, estos pacientes están sujetos a hospitalización inmediata en la unidad de cuidados intensivos y tratamiento terapéutico intensivo, incluida la ventilación pulmonar.
La crisis colinérgica ocurre con una sobredosis de fármacos anticolinesterasa. Se caracteriza por la generalización de procesos con la captura de los músculos faciales y masticatorios, así como los músculos del cuello y la cintura escapular.
La sintomatología de la patología es similar al curso de la crisis bulbar, pero difiere en la gravedad de los trastornos vegetativos:
- aumento de la salivación;
- secreción intensa de moco bronquial;
- sudoración
- dispepsia
- vómitos
- motilidad intestinal rápida;
- heces sueltas;
- dolores abdominales;
- hipotensión
Y también una crisis colinérgica puede ir acompañada de estrechamiento de las pupilas, convulsiones y pérdida de conciencia del paciente.
La crisis miasténica mixta pertenece a la categoría de las afecciones más graves, porque combina las características clínicas de las crisis bulbar y colinérgica.
Su forma maligna es posible en el contexto de un tumor de timo.
Medidas diagnósticas
El diagnóstico de miastenia gravis a menudo es difícil. A menudo, el paciente que se queja de una sensación de fatiga constante, los terapeutas recomiendan descansar más y tomar vitaminas.
Pero es especialmente difícil determinar el desarrollo de miastenia gravis en los ancianos, ya que la debilidad muscular puede considerarse como uno de los síntomas de otras enfermedades relacionadas con la edad.
El diagnóstico y el tratamiento de la miastenia gravis es competencia de neurólogos y neurocirujanos. E incluso un especialista no siempre puede determinar de inmediato el tipo de enfermedad, por lo tanto, para aclarar el diagnóstico, se prescriben pruebas y pruebas especiales para diferenciar la patología.
Para establecer la causa exacta de la enfermedad con sospecha de miastenia gravis, se utilizan los siguientes métodos:
- examen clínico, historia;
- Prueba de proserina: el efecto de la prozerina alivia eficazmente los síntomas de la miastenia gravis, lo que confirma la enfermedad existente;
- estudio de composición sanguínea para la presencia de inmunoglobulinas;
- análisis de sangre para determinar las hormonas de la glándula endocrina;
- electromiografía: el estudio del potencial funcional del sistema neuromuscular;
- tomografía computarizada de la glándula timo.
Hace unas décadas, tales técnicas de diagnóstico aún no estaban disponibles, por lo tanto, en el 40% de los casos, la miastenia gravis terminó en muerte. Las posibilidades de la medicina moderna excluyen el desarrollo de complicaciones, siempre que la terapia se inicie a tiempo.
Como tratar una enfermedad
La mejora del bienestar del paciente con miastenia gravis se logra solo en el contexto de la corrección de los impulsos neuromusculares. Para restaurar los procesos alterados, se prescriben acetilcolina y medicamentos que inhiben la anticolinesterasa. Y los glucocorticoides se usan para regular el trastorno inmunológico.
Con un efecto de tratamiento insuficiente, se utilizan medidas terapéuticas adicionales: administración intravenosa de una gran dosis de metilprednisolona.
Además, el nombramiento de agentes ahorradores de potasio, incluida una dieta con un alto contenido de albaricoques secos, plátanos y pasas, se considera una etapa importante en el tratamiento de la miastenia.
En el tratamiento de una forma generalizada de patología, el uso de intervención quirúrgica en la glándula del timo es permisible.
Para restaurar la salud de los pacientes de edad avanzada, se utiliza la terapia citostática y la purificación de la sangre.
Prevención de la miastenia gravis y sus complicaciones.
El cumplimiento de las medidas preventivas es la base para prevenir el desarrollo de miastenia gravis y posibles recaídas. Muchos factores que provocan enfermedades están presentes en la vida de la mayoría de las personas.
Previsión
La miastenia gravis se considera una enfermedad crónica; por lo tanto, el grado de pronóstico está determinado por la disciplina del paciente. Sujeto a todas las recomendaciones médicas y la observación regular por parte de un neurólogo, los pacientes logran no solo la remisión, sino también la recuperación, al tiempo que mantienen la posibilidad de una vida plena.