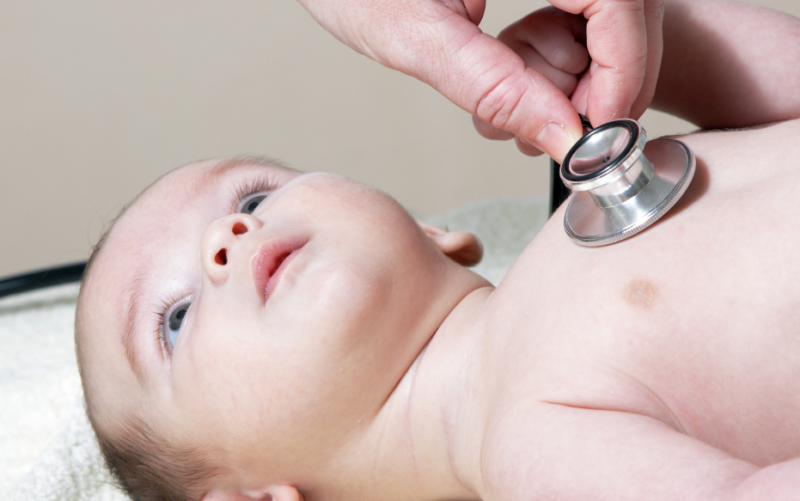
La meningitis generalmente se llama un complejo completo de neuroinfecciones de las meninges, que a menudo afectan a los niños. La demora en el tratamiento conlleva graves consecuencias, a menudo fatales, por lo tanto, los síntomas iniciales de la meningitis en los niños deben ser conocidos por todos los padres.
Contenido material:
Causas de meningitis en niños
Los procesos inflamatorios en las membranas del cerebro o la médula espinal provocan microorganismos patógenos, con mayor frecuencia bacterias, virus, con menos frecuencia hongos, protozoos. La probabilidad de desarrollar la enfermedad depende del estado de inmunidad, la permeabilidad de la barrera hematoencefálica, la barrera entre las neuronas y la sangre. En los niños, estos sistemas de protección son imperfectos, el patógeno se propaga más rápido, penetra en los depósitos cerebrales con mayor facilidad que en los adultos.
La meningitis primaria se desarrolla en un niño sano, como una patología independiente, secundaria, en 3-4 días después del inicio de otra enfermedad. El desencadenante es cualquier foco inflamatorio en el cuerpo: infecciones intestinales, órganos ENT, forúnculos, gripe, incluso caries.
Los patógenos ingresan al revestimiento del cerebro de las siguientes maneras:
- En el aire. Los microbios patógenos se transmiten por personas enfermas y portadores pasivos saludables de agentes infecciosos al toser, estornudar y hablar.
- Contacto del hogar. Los patógenos se transmiten a través de objetos comunes, alimentos.
- Hematógena Los patógenos viajan con el torrente sanguíneo desde el foco de inflamación hasta el cerebro, penetran la placenta de una mujer embarazada hasta el feto.
- Oral fecal.De esta manera, las bacterias y virus intestinales se propagan: primero ingresan al ambiente externo con heces, luego al cuerpo con una higiene insuficiente.
- Linfogénico Los patógenos se propagan a través de la linfa sanguínea.
- Contacto Con lesiones en la columna vertebral o la cabeza, los microbios ingresan al líquido cefalorraquídeo directamente a través de una herida abierta.
- Transmisivo. Los arbovirus se transmiten a través de las picaduras de una garrapata de encefalitis.
Los factores de riesgo incluyen hipotermia, cambio climático, shock nervioso, estrés mental y físico excesivo, nutrición desequilibrada y pérdida de peso.
Los brotes de la enfermedad se notan con mayor frecuencia en invierno y primavera.
Clasificación de la enfermedad
Por etiología, hay 4 especies que se diagnostican en la infancia. Se indican en una tabla que enumera los patógenos típicos.
| Bacteriana: | Viral: |
| • meningococos; • neumococos; • estafilococos; • Pseudomonas aeruginosa; • palos hemofílicos; • bacilos tuberculosos; • enterobacterias. | • Koksaki; • ECHO; • otros enterovirus; • virus del herpes; • paperas, rubéola, sarampión; • adenovirus; • arbovirus; • citomegalovirus. |
| Fúngico: | Protozoario o parásito: |
| • criptococos; • candida; • coccidia. | • Toxoplasma gondii; • ameba unicelular Naegleria fowleri. |
La forma fúngica y parasitaria se diagnostica en niños debilitados con inmunodeficiencia. En raras ocasiones, se produce una forma mixta cuando se combinan varios tipos del patógeno.
Por la naturaleza del proceso inflamatorio del líquido cefalorraquídeo, el líquido cefalorraquídeo, las especies purulentas y serosas se distinguen. El primero se desarrolla con una lesión bacteriana, es más difícil de tratar, con mayor frecuencia da complicaciones. El licor se vuelve turbio, cambia de color a blanquecino, amarillento, azulado. La meningitis serosa en los niños a menudo es causada por virus, es más fácil de tolerar y se trata más rápidamente. El líquido cefalorraquídeo permanece transparente, el color no cambia.
Según el caudal, se distinguen las siguientes formas:
- reactivo: se desarrolla en unas pocas horas;
- agudo: los síntomas se intensifican durante 2 a 3 días y luego disminuyen;
- subagudo: los signos de inflamación no duran más de 2 semanas;
- crónica dura más de un mes, los síntomas aumentan o se suavizan gradualmente.
La gravedad de la enfermedad depende de la profundidad de la inflamación. La panmeningitis cubre las 3 membranas, la paquimeningitis es la parte superior dura, la aracnoiditis es la aracnoides media, la leptomeningitis es la parte inferior blanda y aracnoidea.
Cómo reconocer una dolencia por los primeros signos
Los primeros signos de meningitis no dependen del tipo de patógeno, que recuerda la aparición de ARI, SARS:
- la temperatura sube;
- pérdida de apetito
- el pulso se acelera;
- membranas mucosas pálidas y secas;
- Aparece dificultad para respirar, debilidad.
Los síntomas meníngeos ocurren a medida que aumenta la secreción de líquido cefalorraquídeo, edema de tejido cerebral, aumento de la presión intracraneal:
- Hay un dolor de cabeza doloroso, se intensifica con el movimiento, los sonidos fuertes, la luz brillante, eclipsa otros síntomas.
- Debido al daño en el centro de termorregulación del cerebro, la temperatura no se desvía con los fármacos antipiréticos habituales.
- La irritación del centro de vómitos conduce a náuseas constantes, los ataques de vómitos no dependen de los alimentos, no brindan alivio.
Individualmente, los síntomas enumerados no indican inflamación de las meninges, pero su combinación es una razón para llamar inmediatamente a una ambulancia.
En los bebés, la enfermedad comienza con irritabilidad sin causa, ansiedad de llanto constante y monótono. Con un aumento en la presión intracraneal, la fontanela se hincha, venas en la cabeza. La irritación de las terminaciones nerviosas provoca convulsiones de los músculos individuales, temblor de los brazos.
Síntomas y presentación clínica.
En el 80% de los casos, los niños desarrollan síntomas meníngeos adicionales. La transmisión alterada de los impulsos nerviosos conduce a la rigidez de las fibras musculares: se vuelven rígidas, tensas, no se relajan por completo.
A continuación se explica cómo reconocer la meningitis de un niño por su condición muscular:
- Si en posición supina levanta la pierna y dobla la articulación de la rodilla en un ángulo de 90 grados, entonces no será posible enderezarla. Hasta los 4 meses de edad, la enfermedad no se detecta por este método.
- Al inclinar la cabeza hacia adelante, el mentón no llega al cofre.
- Cuando presionas las mejillas debajo de los pómulos, los hombros se elevan.
- Al doblar una pierna, acostada sobre la espalda, la segunda repite involuntariamente el movimiento.
- Al elevar la cabeza desde una posición propensa, las articulaciones de la rodilla se doblan automáticamente.
- La lactancia levanta las piernas hacia la barriga y echa la cabeza hacia atrás, si se mantiene debajo de las axilas.
- Debido a la tensión de los músculos del cuello y el cuello, el niño se acuesta de lado, con la cabeza echada hacia atrás y las rodillas dobladas.
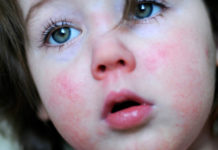
La apariencia meningocócica se acompaña de una erupción en forma de manchas rojas de forma irregular en la piel, las membranas mucosas, con el tiempo se vuelven azules y se fusionan. En casos avanzados, la autopercepción se ve afectada, la conciencia está confundida, aparecen alucinaciones sonoras y visuales.
Los síntomas de meningitis viral en bebés de hasta 3 años a veces se borran, por lo que si aparece un solo signo clínico meníngeo, inmediatamente llaman a un médico.
Diagnósticos
La única forma de confirmar o refutar de manera confiable la meningitis es la punción lumbar y el examen del líquido cefalorraquídeo.
A través de una punción entre las vértebras en la región lumbar, se obtiene líquido cefalorraquídeo, luego se examina visualmente y en el laboratorio:
- color
- transparencia
- composición celular;
- hacer análisis bacterioscópicos;
- realizar diagnósticos de PCR.
Los resultados de la investigación ayudan a identificar el tipo de patógeno que se vuelve decisivo al elegir un régimen de tratamiento para una enfermedad. Los análisis de sangre bioquímicos y clínicos muestran la presencia de un foco de infección en el cuerpo, pero no son informativos para el diagnóstico de meningitis. Se prescriben radiografías, tomografías computarizadas o resonancias magnéticas para verificar la condición y el daño del cerebro.
Tratamiento de meningitis en un niño
Después del diagnóstico, el niño es hospitalizado, tratado bajo el control de un especialista en enfermedades infecciosas y un neurólogo.
La elección de los fármacos etiotrópicos depende de la etiología de la enfermedad:
- Cuando las bacterias se ven afectadas, se prescriben antibióticos.
- En caso de una forma viral leve, se usan medicamentos sintomáticos, en casos graves: corticosteroides, Arbidol, interferón.
- La apariencia fúngica se trata con antimicóticos.
- Parásitos: antiprotozoarios, antihistamínicos, corticosteroides.
- Con la forma tuberculosa, se prescribe estreptomicina.
El tratamiento de la meningitis en niños incluye terapia sintomática, en la cual se usan los siguientes grupos de medicamentos:
- diuréticos para aliviar el edema cerebral, reducir la presión intracraneal;
- antiemético
- antipirético
- analgésicos;
- anticonvulsivos;
- Soluciones salinas intravenosas para regular el equilibrio agua-sal, eliminación de toxinas.
Durante el período de recuperación, se prescriben fortalecimientos generales y preparaciones vitamínicas.
Complicaciones y predicciones
Si toma el medicamento desde las primeras horas de la manifestación de la enfermedad, se produce una recuperación completa sin consecuencias.
La duración del tratamiento depende del tipo de patógeno:
- la infección viral dura de 1 a 2 semanas;
- bacteriana: de 10 a 20 días;
- hongos: de 1.5 a 2.5 meses;
- protozoo - 1 semana;
- tuberculosis - a partir de 2 meses.
Los efectos adversos ocurren cuando el tratamiento se retrasa de 1 a 2 días, y con la forma reactiva de la enfermedad, el recuento pasa al reloj.
Si pierde el tiempo, dentro de los 5 años posteriores a la recuperación, se revelan las siguientes complicaciones:
- dolores de cabeza regulares;
- calambres
- retraso del desarrollo físico, mental;
- convulsiones epilépticas, si hay una predisposición;
- discapacidad auditiva, visión;
- entrecerrar los ojos
Después de la recuperación, el niño es observado en el pediatra durante 2 años.
Prevención
Las siguientes recomendaciones ayudarán a reducir el riesgo de meningitis:
- El sistema inmunitario del niño se fortalece constantemente con caminatas diarias, endurecimiento, una dieta equilibrada y no se administran drogas sin control.
- No viole el calendario de vacunación.No se ha inventado una vacuna universal para la meningitis, pero las vacunas de rutina reducen la probabilidad de inflamación de las meninges. Estos incluyen vacunas contra meningococo, neumococo, Haemophilus influenzae B, varicela, sarampión, paperas, rubéola.
- Durante los resfriados y la gripe estacionales, las visitas a lugares públicos son limitadas. Las salas suelen ventilarse: los patógenos mueren al aire libre, bajo los rayos ultravioleta.
- Le enseñan a lavarse las manos antes de las comidas y después del baño, enjuagar verduras y frutas. No se permite nadar en embalses no probados.
- En contacto con pacientes con meningitis, se prescribe un curso preventivo de terapia con antibióticos.
La infección de las meninges es una patología peligrosa pero tratable. Cuando aparecen los primeros síntomas, la tarea de los padres es buscar ayuda médica de inmediato.