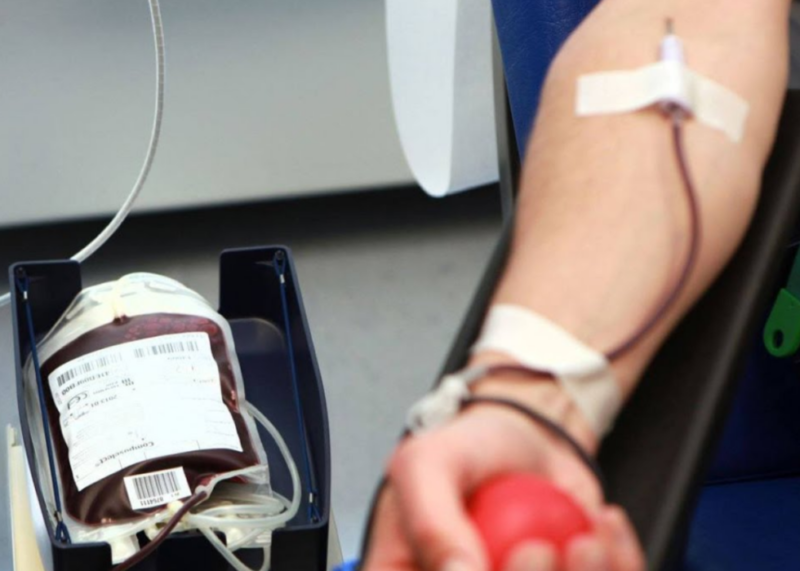
A pesar del enorme potencial tecnológico de la medicina moderna, el uso de transfusiones de sangre sigue siendo un procedimiento indispensable.
Un método que implica una transfusión de sangre se considera riesgoso. Sin embargo, en ciertas situaciones, puede usarse para salvar no solo la salud, sino también la vida humana.
Contenido material:
- 1 ¿Qué es la transfusión de sangre?
- 2 Tipos de transfusión de sangre
- 3 Prueba de compatibilidad biológica
- 4 Indicaciones y preparación para el procedimiento.
- 5 Técnica de transfusión
- 6 Medios de transfusión y preparaciones
- 7 Transfusión de sangre a un bebé recién nacido.
- 8 Posibles complicaciones de la transfusión de sangre.
- 9 Contraindicaciones para el procedimiento.
¿Qué es la transfusión de sangre?
La transfusión de sangre es un procedimiento médico en el que la sangre de un donante se transfunde a un receptor, directamente o utilizando material enlatado.
Los primeros intentos de transfusión de sangre se hicieron en el siglo XVII, cuando se descubrió la circulación sanguínea de una persona. El éxito en esta dirección llegó a los médicos mucho más tarde, después de que los científicos aprendieron a distinguir y determinar los grupos sanguíneos.
La ingesta de líquido fisiológico para el almacenamiento a largo plazo se lleva a cabo en estaciones de transfusión de sangre o en otras instituciones especializadas.
El procedimiento para donar sangre es voluntario. El material resultante se examina para detectar infecciones, luego se estabiliza y se enlata con aditivos especiales. Además, la sangre del donante sirve como fuente para obtener partículas de sangre: glóbulos rojos, plaquetas y plasma.
Posteriormente, los componentes extraídos se usan para reemplazar las partículas que faltan en la sangre del paciente o, sobre la base, producen medicamentos que restauran y mantienen el volumen del flujo sanguíneo circulante.
Encontrar un fluido corporal con compatibilidad de parámetros perfecta es extremadamente difícil. Por lo tanto, la transfusión de sangre completa rara vez se practica, solo en casos de necesidad urgente de transfusión de sangre directa.
Tipos de transfusión de sangre
El procedimiento de transfusión de sangre difiere según el método de ejecución y el método de suministro de sangre. La elección de este o aquel tipo de transfusión está determinada por los detalles de las tareas establecidas por los médicos y el estado de salud del paciente.
Los principales métodos de transfusión de sangre:
- intravenosa: el tipo básico de transfusión de sangre más común. Realizado insertando un catéter en la vena subclavia;
- intraarterial: se usa en casos excepcionales, por ejemplo, con paro cardíaco;
- intraóseo: se inyecta sangre en el hueso ilíaco o en la parte esquelética del esternón;
- intracardíaco: la transfusión de sangre en el ventrículo izquierdo se realiza en casos en los que no es posible aplicar otros métodos de inyección de líquido biológico;
- intraaórtico: se usa solo en situaciones de emergencia.
La transfusión de sangre directa proporciona la infusión directamente desde la vena del donante utilizando un equipo médico especializado que proporciona un suministro continuo de líquido biológico.
Transfusión sanguínea indirecta: un procedimiento en el que se utiliza material de donante conservado.
Además, hay tipos alternativos de transfusión de sangre:
- intercambio, en el que parte de la sangre se bombea previamente del receptor, y luego se introduce el material del donante;
- autohemotransfusión: un método para usar sangre pre-preservada del paciente mismo;
- reinfusión: reutilización de la sangre vertida y recogida durante la cirugía.
La velocidad de infusión del fluido biológico depende del tipo de infusión: goteo, chorro o chorro. La elección de los parámetros del procedimiento es totalmente de la competencia del médico.
Prueba de compatibilidad biológica
Los parámetros sanguíneos individuales para todas las personas son diferentes, incluso si son parientes cercanos. La excepción son solo gemelos idénticos.
Por lo tanto, para evitar el rechazo, los médicos verifican la compatibilidad del material de infusión con la sangre del receptor.
Como regla, una prueba de compatibilidad biológica se lleva a cabo en tres etapas:
- Se vierten 15 ml de material donante en el chorro del paciente;
- en tres minutos, se controlan los indicadores del estado del receptor: frecuencia del pulso, frecuencia respiratoria, presión arterial, aparición de edema en la cara;
- En ausencia de reacciones adversas, el procedimiento se repite dos veces más.
Si una verificación triple no mostró complicaciones, la sangre infundida es compatible con los parámetros biológicos del paciente.
En pacientes bajo anestesia general, la estabilidad de los parámetros hemodinámicos y los indicadores generales de su condición se consideran evidencia de compatibilidad sanguínea.
La presencia de incompatibilidad se evidencia por reacciones tales como: dificultad para respirar, disminución de la presión, aumento de la frecuencia cardíaca, dolor en el pecho y, a menudo, dolor en la región lumbar.
Indicaciones y preparación para el procedimiento.
Según el grado de relevancia, las indicaciones para la transfusión de sangre se dividen en absolutas y relativas. Absoluta es la condición del paciente cuando se considera que una transfusión de sangre es la única forma de estabilizarlo y evitar la muerte.
El uso de transfusiones de sangre es especialmente importante para la pérdida de sangre aguda, shock traumático o intervenciones quirúrgicas extensas que causaron la pérdida de una gran cantidad de sangre.
Las indicaciones relativas incluyen condiciones en las que la transfusión de sangre se considera una medida terapéutica auxiliar, pero no obligatoria.
En la lista de indicaciones relativas principales:
- anemia de cualquier etiología;
- procesos inflamatorios acompañados de intoxicación severa;
- trastornos hemorrágicos;
- deficiencia de vitaminas, agotamiento debido al hambre o patología crónica;
- diátesis hemorrágica
Las infusiones de sangre de donantes pueden reemplazar el volumen de sangre perdida, restaurar la función de intercambio de gases, fortalecer el potencial inmune y garantizar la normalización de la coagulación.
Características del período preparatorio.
La preparación para una transfusión de sangre está diseñada para excluir el desarrollo de reacciones adversas y complicaciones, así como para reducir la sensibilización del cuerpo.
El punto más importante en la preparación para el procedimiento es la determinación del grupo sanguíneo y el factor Rh del material del paciente y del donante, y la comparación de los datos obtenidos.
Compatible es la sangre del mismo grupo de afiliación y factor Rh.
Además, los deberes del médico incluyen una colección completa de la historia del paciente, a saber, la presencia de:
- tendencia a las alergias;
- enfermedades crónicas;
- contraindicaciones para la transfusión de sangre;
- transfusiones de sangre previamente transferidas.
Si la paciente es una mujer, el médico determinará si tuvo un parto y cómo le fue. En algunos casos, se prescribe un examen adicional para determinar los anticuerpos.
Además, unos días antes del procedimiento, se aconseja al paciente que limite la ingesta de alimentos con proteínas. E inmediatamente el día de la transfusión de sangre, se debe tener cuidado para garantizar que tanto los intestinos como la vejiga no estén llenos.
Todos estos pasos del período preparatorio son relevantes solo con la transfusión de sangre planificada.
En presencia de indicaciones absolutas, el médico determina la necesidad de medidas preparatorias para el procedimiento.
Técnica de transfusión
Las características técnicas de la transfusión de sangre dependen directamente del tipo y método de realizar la transfusión de sangre.
En la transfusión directa, solo se usa material biológico completo que no contenga estabilizadores, que retiene todos los elementos celulares y proteicos, así como las características de coagulación.
La transfusión directa implica conectar la vena del donante a la vena del receptor a través de un aparato especial instalado entre el donante y el receptor.
Después de una punción venosa, se administra una pequeña cantidad de solución salina al paciente. Luego, se perfora una vena donante y se une una parte del tubo del aparato a la aguja. Se inyecta sangre en porciones de 25 ml. La tasa estándar de transfusión de sangre por hardware es de 75 ml de sangre por minuto.
Detalles de la realización de transfusiones indirectas.
Para la transfusión indirecta, se utiliza un equipo especial: un sistema equipado con tubos cortos y largos (caucho o plástico), agujas, filtros y un gotero con una abrazadera. Dichos sistemas se clasifican como desechables y están disponibles en envases estériles.
Una de las agujas se inserta en una botella con material biológico, la segunda en la vena del paciente. Una de las reglas implícitamente seguidas por los médicos es que la sangre enlatada solo se transfunde desde el recipiente en el que se envasa.
La tasa de inyección de sangre se regula con la abrazadera, que está equipada con uno de los tubos de goma. La tasa de transfusión estándar es de 50 gotas por minuto. La transfusión de sangre se completa si quedan 20 ml de líquido biológico en el vial. Se retira la aguja de la vena del paciente y se aplica una venda con un antiséptico en la parte superior.
Los 20 ml restantes de sangre se almacenan en el refrigerador. Si un paciente experimenta complicaciones, este material será examinado para determinar la causa de la reacción adversa.
Medios de transfusión y preparaciones
Para realizar una transfusión de sangre, se usa sangre completa, así como sus componentes celulares y no celulares.
La sangre donada para transfusión directa se considera el medio de transfusión más efectivo. Su inconveniente significativo es la rápida coagulabilidad, que provoca la aparición de tromboembolismo.
La sangre en lata se prepara sobre la base de la sangre completa con la adición de componentes estabilizadores y conservantes: hidrocitrato de sodio, glucosa, fosfato. El uso de sangre entera en lata es apropiado para la pérdida de sangre extensa.
La principal desventaja del biomaterial es una corta vida útil y una pérdida gradual de las propiedades funcionales dentro de las seis horas posteriores a la cosecha.
Los componentes celulares se denominan partículas extraídas de un fluido sólido. En base a ellos, dichos medios de transfusión se crean como tromboconcentrado, masa o suspensión de eritrocitos, granulocitos, masa de leucocitos.
Las preparaciones complejas incluyen componentes no celulares: plasma, albúmina, suero, proteínas, inmunoglobulinas, complejo de protrombina, crioprecipitado, globulina autohemofílica, fibrinolisina.
Transfusión de sangre a un bebé recién nacido.
La transfusión de sangre para recién nacidos se realiza en presencia de las mismas indicaciones que en adultos.
La indicación más común para la transfusión de sangre de los recién nacidos es la ictericia hemolítica. Para el tratamiento de la patología, se prescribe la introducción de una masa de eritrocitos, separada de las plaquetas y los leucocitos.
La elección de la dosis la realiza el médico individualmente, teniendo en cuenta las características del cuerpo del recién nacido.
Posibles complicaciones de la transfusión de sangre.
El procedimiento de transfusión de sangre puede causar el desarrollo de reacciones o complicaciones posteriores a la transfusión.
Las manifestaciones reactivas: náuseas, fiebre, cianosis de los labios, fiebre, son extremadamente raras y generalmente no causan disfunciones de los órganos internos.
Si bien las complicaciones de la transfusión de sangre representan una amenaza para la vida del paciente, ya que pueden causar serias interrupciones en los órganos vitales:
- embolia gaseosa: la penetración de burbujas de aire en una vena;
- tromboembolismo: obstrucción de las arterias con coágulos de sangre que se formaron durante el almacenamiento del líquido biológico;
- shock de transfusión de sangre: el resultado de la incompatibilidad de sangre en un grupo o factor Rh;
- hemólisis aguda o tardía. Acompañado por la destrucción de los glóbulos rojos;
- intoxicación por citrato o potasio: se observa con un exceso de sustancias biomateriales estabilizadoras;
- síndrome de transfusión sanguínea masiva: ocurre con una infusión sanguínea excesiva durante un corto período de tiempo;
- infección viral o bacteriana
La aparición de complicaciones transfusionales indica una violación de las reglas del procedimiento o el uso de biomateriales incompatibles con la sangre del paciente.
Contraindicaciones para el procedimiento.
El número de contraindicaciones para una transfusión de sangre excede significativamente la lista de situaciones en las que este procedimiento puede ser útil. Por otra parte, Si no tiene en cuenta o ignora las contraindicaciones para la transfusión de sangre, el procedimiento puede causar serios problemas de salud.
Está estrictamente prohibido realizar una transfusión de sangre a los pacientes diagnosticados con:
- insuficiencia orgánica aguda: corazón, hígado, riñón;
- tuberculosis activa;
- infarto de miocardio;
- inflamación de los músculos del corazón;
- defectos del corazón;
- trombosis
- patología de la circulación cerebral.
La transfusión de sangre suele ser la única oportunidad para salvar la vida de un paciente. Y la tarea principal de los médicos es minimizar el riesgo de complicaciones y reacciones adversas.