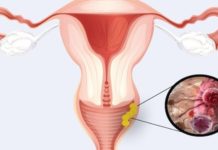
Kolpitis er en af de mest almindelige gynækologiske sygdomme hos kvinder i forplantningsalderen. Det er kendetegnet ved udvikling af betændelse i vaginalslimhinden og manifesteres af kløe, smerter og ubehagelig udflod. Gynækologen er ansvarlig for at identificere symptomerne og behandle colpitis, som bør konsulteres ved det mindste ubehag. Hvis du ikke begynder at bekæmpe infektionen i tide, går den til tilstødende organer (livmoder, urinrør) og kan forårsage komplikationer.
Materielt indhold:
Kolpitis sygdom - generelle karakteristika
Vaginal betændelse - colpitis eller vaginitis - udvikler sig på grund af patogen mikroflora, der kommer ind i den sarte slimhinde. Ofte dækker infektionen ikke kun vagina, men også de ydre organer - vulva. I sådanne tilfælde forekommer en kompleks sygdom - vulvovaginitis.
I gynækologi indtager patologi førstepladsen i prævalens. Kolpitis findes hos hver 3-4 kvinder, den er forbundet med et utilstrækkeligt niveau af intim hygiejne og et fald i immunforsvarets understøttende kræfter.
Afhængigt af patogenet, der provokerede forekomsten af betændelse, skelnes adskillige typer colpitis, for eksempel trichomoniasis, gonoré, candidiasis. Hvis en bakteriologisk undersøgelse af vaginal udflod afslører flere forskellige gramnegative eller positive bakterier, taler de om ikke-specifik vaginitis.
Behandlingen inkluderer et sæt af foranstaltninger, der sigter mod at ødelægge patogenet, neutralisere ubehagelige symptomer og forhindre komplikationer.Der anvendes forskellige former for medikamenter og terapeutiske procedurer - suppositorier (rektal og vaginal), tabletter og douching.
Årsager til colpitis
For forekomsten af colpitis er en forudsætning tilstedeværelsen af en patogen - patogen mikroflora. Det kan introduceres i skeden fra det ydre miljø eller gennem den hæmatogene rute fra infektionsfocier i kroppen, som ofte findes hos børn. Hvis der er gunstige faktorer, kan den iboende mikroflora i skeden, som normalt altid er placeret på slimhinden, blive patogen og forårsage betændelse. Normalt sker dette under hormonelle bølger, for eksempel under graviditet eller som et resultat af ukontrolleret medicin.
Faktorer, der øger risikoen for vaginitis:
- Ubetinget sexliv og brug af prævention, som ikke beskytter mod sygdomme, der overføres under samleje.
Under sex kan patogener let skifte fra en mands penis til vaginal slimhinde og forårsage betændelse. Hyppige partnerændringer øger risikoen for at udvikle colpitis væsentligt, da en kvindes mikroflora ikke har tid til at komme sig, og hendes immunevne reduceres.
- Undertrykkelse af aktiviteten i normal flora.
Det opstår på grund af dårlige miljøforhold, hyppige belastninger og efter langvarig brug af antibiotika eller hormonelle medikamenter. Den normale mikroflora i skeden bliver farlig og provoserer selv vaginitis. Derudover formindskes kroppens evne til at modstå patogene mikrober, der trænger udefra.
- Mekaniske effekter på slimhinden.
Når integriteten er beskadiget, falder slimhindens understøtningsevne, en mikrobe trænger let ind i det resulterende sår. Dette er muligt med en unøjagtig gynækologisk undersøgelse, kraftigt samleje uden tilstrækkelig smøring efter operationer eller undersøgelser, der udføres gennem skeden (curettage, hydrotubation).
- Manglende overholdelse af aseptisk under operation eller fødsel.
Hvis medicinsk personale ikke overholder aseptiske regler, kan de introducere infektionen i kvindens vagina. Ofte sker dette under kriminelle aborter, der udføres uden for honning. institutioner. Det er karakteristisk, at infektionen spreder sig til alle organer og forårsager ikke kun colpitis, men også endometritis, parametritis og endda peritonitis.
- Forsømmelse af hygiejne.
Når man ignorerer hygiejnereglerne, skaber pigen gunstige betingelser for eksistensen af patogene mikroorganismer i hendes intime zone. Dette gælder især for menstruationsperioden, da i et medium med blod aktiveres mikrober og formeres hurtigere.
Symptomer på colpitis hos kvinder. diagnostik
Intensiteten af symptomerne og arten af udflod varierer afhængigt af hvilken mikrobe der forårsagede betændelsen.

De vigtigste symptomer inkluderer:
- patologisk decharge;
- ubehag i skeden - ømhed, kløe, forbrænding;
- manglende evne til at have sex;
- øget smerte under vandladning.
Diagnosen er baseret på patientens klager, undersøgelsesdata i spejle og bakterioskopisk undersøgelse (udtværing for vaginal renhed). For at bestemme det specifikke patogen (Trichomonas, Chlamydia) gennemføres der også en bakteriologisk undersøgelse - patientens vaginale udflod påføres et specielt miljø, hvor patogenet dyrkes et par dage senere.
Læs også:en udstrygning på floraen hos kvinder: hvad der viser
Under en gynækologisk undersøgelse i det akutte stadium er slimhinden hævet, rød, dækket med en purulent eller serøs blomst. I alvorlige tilfælde, når det røres, kan det blø.
Hvis colpitis bliver kronisk, falmer det kliniske billede, manifestationerne bliver usynlige.Det er kendetegnet ved let ubehag og let rødme i vagina. Under en forværring udvikler symptomer på akut vaginitis.
Typer af colpitis
Der er mange forskellige klassifikationer af colpitis, men en af de vigtigste er den type infektionsmiddel, der forårsagede udviklingen af betændelse. En specifik og ikke-specifik form for læsion skelnes.
Årsagen til specifik colpitis er infektion med et specifikt, altid patogent patogen:
- gonococcus;
- klamydia;
- lys treponema (syfilis);
- trichomonas;
- Kochs stav (tuberkulose).
Ikke-specifik vaginitis forekommer på grund af den vitale aktivitet af bakterier, som normalt altid har vaginale sekretioner. Under visse betingelser bliver dens egen mikroflora patogent og provokerer sygdommens udseende.
Disse mikroorganismer inkluderer:
- streptococcus, proteus eller Escherichia coli - bakteriel skade;
- Candida svampe - svampe colpitis;
- herpes, papillomavirus - den virale etiologi af sygdommen.
En blandet form er også mulig, når flere patogener findes i de vaginale sekretioner på en gang. Hvis mindst en af de specifikke findes blandt mikroorganismerne, betragtes colpitis specifik, trods tilstedeværelsen af forskellige flora.
Manifestationer af forskellige typer vaginitis ligner hinanden, hovedsageligt er kun behandlingen af sygdomme forskellig.
Atrofisk colpitis
Det kvindelige hormon - østrogen - har en enorm effekt på kønsområdet, inklusive vaginalepitel. Hvis dens niveau ændres, egner slimhinden sig til strukturelle og funktionelle ændringer. Med et fald i koncentrationen af østrogen i blodet bliver epitel tyndere og atrofier. Denne type colpitis observeres typisk under og efter fysiologisk overgangsalder (senil colpitis) eller efter en kunstigt induceret hormonmangel.
Symptomer på atrofisk colpitis ligner manifestationerne af anden vaginitis. Et særpræg er udviklingen af sygdommen i en ældre alder og fraværet af sekretioner. Patienter klager tværtimod over overdreven tørhed.
Til udvikling af atrofisk vaginitis er penetrering af et fremmed middel ikke nødvendigt, men da epitelet mister sine beskyttende egenskaber, indgår den patogene mikroflora i de normale mikroorganismer i vagina.
Trichomonas colpitis
Trichomonas colpitis er en specifik form for vaginitis. Det henviser til infektioner, der bliver inficeret under samleje med en patogenbærer. Den første symptomatologi begynder at vises 5-15 dage efter, at den patogene mikroorganisme (trichomonads) kommer ind i kroppen.
Patienter klager over forekomsten af skummende udflod, der har en ubehagelig lugt, forbrænding og kløe i kønsdelene. Ved undersøgelse er betydelig rødme og hævelse i vagina synlig, der kan forekomme erosion på livmoderhalsen.
Kolpitisbehandling skal udføres øjeblikkeligt hos begge parter, så de ikke inficerer hinanden igen. Det er også forbudt at indgå i seksuelle forhold før bedring.
Candidiasis vaginitis
Candidiasis henviser til ikke-specifikke svampeinfektioner. Svampe af denne art findes normalt i hemmeligheden i vagina, men under visse betingelser (tager antibiotika, graviditet) ændrer de deres vitale funktioner og forårsager betændelse.
Ved candidiasis er det symptom, der bringer mest ubehag, uudholdelig kløe. Patienter bemærker også udseendet af sekreter, der ligner en ostemasse masse og har en sur lugt. Intensiteten af det kliniske billede kan enten svækkes eller stige under hele sygdommen.
Kolpitis under graviditet
Under fødslen af et barn egner kvindens krop sig til konstante hormonelle og fysiske ændringer. Udviklingen af colpitis under graviditet er ikke ualmindelig, en uspecifik læsion opdages normalt.På grund af hormonspring bliver den fysiologiske mikroflora patogen og provokerer udviklingen af vaginitis. Oftere end andre arter forekommer candidiasis.

Det er vigtigt at identificere og helbrede colpitis under graviditet, især hvis den forekommer i tredje trimester. Da barnet vil passere gennem fødselskanalen, inklusive skeden, og han risikerer at blive inficeret med mikroorganismer, der ikke er neutraliseret.
Kun en fødselslæge-gynækolog kan ordinere medicin og administrationsmetoder, da det under forbrug af graviditet er forbudt at bruge de fleste af de sædvanlige lægemidler.
Colpitis-behandling
Det er vigtigt ikke at ignorere symptomerne og begynde behandling af colpitis, da mikroorganismer kan formere sig og sprede sig til tilstødende organer, hvilket vil føre til udvikling af komplikationer.
Til lokal terapi foreskrives douching med antiseptiske opløsninger - kaliumpermanganat, furatsilin, chlorhexidin. Til proceduren kan du ikke bruge for koncentrerede opløsninger for ikke at beskadige det delikate epitel, for eksempel skal kaliumpermanganat være lyseblegrosa. Douching kan udføres ikke mere end en gang hver anden dag, behandlingsforløbet bør ikke overstige 7 dage.
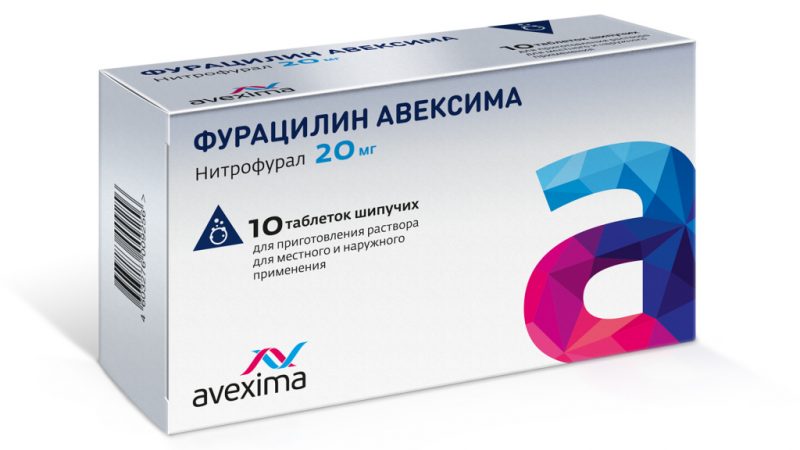
Chlorophyllipt er veletableret, det bruges til douching og medicinske tamponger:
- douching - tag 1 spiseskefuld 1% opløsning og fortynd i en liter kogt vand og derefter douching;
- vatpinde - tag en 2% olieopløsning, fugt en pind i den og indsæt i vagina i 3-4 timer.

Af de ordinerede medicin rektal eller, oftere, vaginale suppositorier, der har en antimikrobiel virkning - Terzhinan, Metronidazol.

Antibakteriel terapi vælges afhængigt af det patogen, der forårsagede colpitis.
I opskrifterne på traditionel medicin findes ofte afkok af kamille, salvie, egebark. Afkog af disse planter anbefales at blive udskyllet, at lave bade og fugtige tamponger. En af de specifikke metoder til traditionel medicin er at ligge med din egen urin, men dens effektivitet er ikke blevet bevist, og sikkerhed er tvivlsom. Under alle omstændigheder tilrådes det at konsultere din læge, før du tager til konventionelle sundhedsopskrifter.
Komplikationer og konsekvenser af colpitis
Kolpitis er ikke en farlig sygdom, men ved langvarig ignorering af symptomer fører det til ubehagelige og alvorlige konsekvenser:
- infektion spredning - endometritis, pelvioperitonitis, sepsis;
- ektopisk graviditet;
- øget risiko for spontan abort eller for tidlig fødsel;
- intrauterin transmission af infektion til fosteret.
Ved korrekt behandling passerer colpitis hurtigt og uden spor uden at tiltrække problemer.
Forebyggelse af colpitis hos kvinder
For ikke at støde på et sådant problem som vaginitis, skal enhver kvinde overholde flere regler:
- observere intim hygiejne;
- brug kondomer til hver samleje;
- have en regelmæssig partner;
- tage hormonelle og antibakterielle medicin kun som foreskrevet af din læge;
- undgå traumer på væggene i skeden.
For at øge slimhindens resistens over for udvikling af colpitis er det nødvendigt at øge mængden af friske grøntsager, frugter og mejeriprodukter i kosten. Men sød og mel er bedre at begrænse. Dette vil hjælpe med at danne en resistent vaginal mikroflora.