Lungebetændelse har ofte et meget ubehageligt og alvorligt forløb, der fører til komplikationer. Nogle gange udvikles det umærkeligt og findes kun i de senere faser. For omkring 70 år siden var denne sygdom uhelbredelig og endte i døden, men i dag er en vellykket behandling af denne sygdom i dag takket være antibiotikabehandling blevet mulig. I artiklen finder du en liste over antibiotika mod lungebetændelse og funktioner i deres behandling.
Materielt indhold:
Hvad er lungebetændelse?
Kort sagt, lungebetændelse er lungebetændelse. Dette udtryk betyder ofte sygdomme af forskellig oprindelse, oftest bakterielt, der påvirker lungevævet. De kan påvirke en lille del eller hele lungen. Patologi kan udvikle sig som en uafhængig sygdom eller forekomme på baggrund af en anden, kan også forekomme både akut og kronisk.
 Faren for lungebetændelse er, at det kan føre til lungeødem, en tilstand, hvor vejrtrækning simpelthen ikke er mulig, da vævene er fyldt med væske og gasudveksling ikke forekommer. Patogener kan være bakterier, vira, svampe eller en kombination deraf.
Faren for lungebetændelse er, at det kan føre til lungeødem, en tilstand, hvor vejrtrækning simpelthen ikke er mulig, da vævene er fyldt med væske og gasudveksling ikke forekommer. Patogener kan være bakterier, vira, svampe eller en kombination deraf.
Som hovedregel er de vigtigste symptomer en kraftig stigning i temperaturen, en stærk hoste, hvor sputum med en ubehagelig lugt af grøn eller grå farve rigeligt efterlader, brystsmerter.Kroppen forsøger at klare sig selv og endda ekspektorere lungens indhold, men kun mere spreder bakterier til sunde bronkier og alveoler.
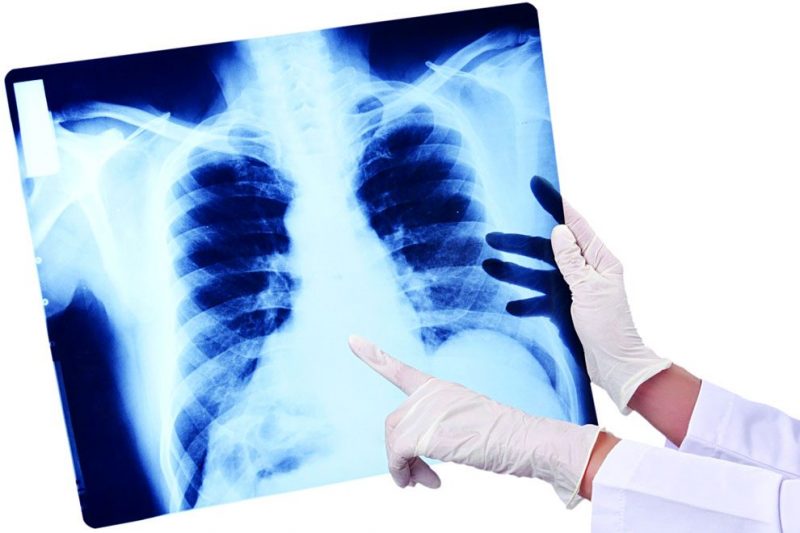
De vigtigste diagnostiske metoder er røntgenundersøgelse af organerne i brysthulen og analyse af sputum for patogener, der forårsager lungebetændelse, og deres følsomhed over for effektive antibiotika, generelle og biokemiske blodprøver.
Prædisponerende faktorer hos voksne
Risikogruppen for lungebetændelse inkluderer:
- tunge rygere;
- personer, der lider af kroniske sygdomme i lungerne og bronchierne;
- lider af sygdomme i det kardiovaskulære system;
- efter operation på brysthulen;
- personer med immundefekt;
- dem, der lider af alkoholisme og stofmisbrug.
Behandlinger mod lungebetændelse
Dette er en meget farlig og alvorlig sygdom, så ved det første tegn skal du straks kontakte en specialist. Lungebetændelse behandles på et hospital med et komplekst lægemiddelregime. Da bakterier hovedsageligt er patogener, er det netop behandlingen af lungebetændelse med antibiotika, der vil være af primær og central betydning.
- makrolider;
- fluoroquinoloner;
- pennitsiliny;
- cephalosporiner;
- carbapenemer.
Valget af disse medikamenter skyldes deres store virkning, da det oprindeligt, når sputumforsøg ikke er klar, og de vigtigste patogener endnu ikke er identificeret, er det nødvendigt at dække det maksimale antal mikroorganismer, og hver times forsinkelse forværrer kun prognosen for sygdommen og øger risikoen for komplikationer.
Et andet træk ved antibiotikabehandling mod lungebetændelse er behandlingsregimet. Det grundlæggende princip er konstant opretholdelse af en effektiv koncentration af antibiotikumet i blodet. Ved hjælp af tabletter er dette ganske vanskeligt at gøre, så de første dage på hospitalet administreres medikamenter intramuskulært eller intravenøst, da det er sådan, den dosis, som patienten modtager, kan kontrolleres.
Komplekset med terapeutiske foranstaltninger inkluderer også indtagelse eller inhalering af medikamenter, der udvider bronchier og fortynder sputum, idet man tager kortikosteroider, iltindånding, fysioterapeutisk behandling.
Hovedlisten over moderne antibiotika ordineret til lungebetændelse
Formålet med antibiotika afhænger i vid udstrækning af det detekterede patogen og af dets følsomhed over for visse antibiotika. Men opnåelse af resultaterne af en så omfattende analyse er ofte kun mulig efter 10 dage.
Selvom ingen kender specifikke mikroorganismer, udnævnes der derfor oprindeligt grupper:
- Pennicillins: Amoxiclav, Augmentin.
- Cephalosporiner: Ceftazidime, Cefotaxime, Cefuroxime, Ceftriaxone.
- Makrolider. Repræsentanter er Azithromycin, Clarithromycin, Spiramycin, Midecamycin.
- Fluoroquinoloner. Repræsentanter: Moxifloxacin, Levofloxacin, Ciprofloxacin.
Desuden ordineres ikke kun et antibiotikum, men ofte en kombination af de to, baseret på personens alder, tidligere sygdomme, allergiske reaktioner, type og forløb af lungebetændelse. Efter resultaterne af en sputumtest korrigeres eller suppleres terapi.
Form til indgivelse af injektion
Alle antibiotika, der er beregnet til intravenøs eller intramuskulær administration, er tilgængelige i pulverform i en steril glasbeholder. Afhængig af hvilken dosis patienten har brug for, skal du forberede en opløsning til injektion eller transfusion.
Den behandlende læge beregner, hvor meget antibiotika der er behov for pr. Dosis, baseret på personens kropsvægt, alder, form og sværhedsgrad af lungebetændelse. Derefter fortyndes den rigtige mængde med vand til injektion eller lidocaine og injiceres parenteralt, dvs. i muskelvæv. Brug en 0,9% opløsning af natriumchlorid (saltvand) eller en dextroseopløsning til en dråber. Administrationshastigheden og hyppigheden af proceduren bestemmes også af lægen.
tabletter
Hvis sygdommen er gået, og patienten er på bedring, tillades den endelige dosis i løbet af at tage antibiotika i tabletter. De kan være i form af filmovertrukne tabletter i form af kapsler eller opløselige tabletter. Som regel beregner lægen dosis og hyppighed af indgivelse.
Hovedreglen for selvadministrering af antibiotika er en modtagelse på samme tid med regelmæssige intervaller. I antibiotikabehandling er hovedprincippet at opretholde en konstant koncentration af lægemidlet i blodet. Derfor er tabletterne konstrueret på en sådan måde, at det aktive stof frigives gradvist, hvilket giver det ønskede niveau i kroppen. Det vil sige, en pause vil krænke denne tilstand, hvilket vil påvirke behandlingsresultaterne negativt.
Medicin til behandling af lungebetændelse hos voksne
Valget af medikament til behandling af lungebetændelse afhænger af sygdommens alder, form og forløb, samtidige patologier, tidligere behandling, tilstedeværelsen af allergiske reaktioner.
Den såkaldte nosokomiale lungebetændelse, der forekommer hos alvorligt syge patienter, der ligger på et hospital eller intensivafdeling, eller som en komplikation af en anden sygdom, er forårsaget af mere aggressive mikroorganismer, da mikrofloraen i en medicinsk institution ofte er resistent over for mange lægemidler.
Derfor ordineres der som regel en kombination af lægemidler:
- penicilliner og cephalosporiner - den mest anvendte kombination;
- penicilliner og aminoglycosider;
- penicilliner og lincomyciner;
- cephalosporiner og lincomyciner;
- cephalosporiner og metronidazol.
Det skal bemærkes, at ovenstående kombinationer, med undtagelse af de allerførste, kun bruges i tilfælde af svær forløb og dårlig prognose såvel som til behandling af svækkede patienter. Til behandling af samfund erhvervet lungebetændelse:
- penicilliner;
- makrolider;
- fluoroquinoloner;
- i alvorlige og avancerede tilfælde - cephalosporiner i kombination med makrolider.
Det er meget vigtigt ikke at forstyrre behandlingen af medikamenter, ikke at annullere lægemidler alene, ikke at udskifte dem. Ellers kan lungebetændelse muligvis vende tilbage, men behandlingen vil tage meget mere tid, og behandlingen vil være mere kompliceret, da eksisterende organismer har tid til at udvikle resistens, dvs. at de vil blive resistente over for de anvendte midler tidligere.
Funktioner ved behandling af lungebetændelse hos børn
Blandt de disponible faktorer for lungebetændelse hos børn er:
- fødselsskader og intrauterine patologier;
- forstyrrelser i udviklingen af det kardiovaskulære system;
- krænkelser af udviklingen af broncho-lungesystemet;
- immundefekt, både medfødte og erhvervede;
- kroniske foci af øvre luftvejsinfektion;
- cystisk fibrose er en arvelig sygdom, hvor kirtlerne i luftvejene og fordøjelsessystemerne hovedsageligt påvirkes.
Oftest finder behandling af lungebetændelse hos børn sted på et hospital, da de til enhver tid kan have brug for iltindånding. Grupper af børn, der udsættes for øjeblikkelig indlæggelse:
- babyer spædbørn;
- babyer under 5 år med omfattende læsion;
- børn med hjernepatologi;
- børn med defekter og patologier i det kardiovaskulære system, luftvejene, det endokrine system, med nyreskade;
- børn med kræft;
- børn fra dysfunktionelle familier, børnehjem;
- børn med en alvorlig form for sygdommen;
- patienter, der har haft nedsat medicin eller manglende overholdelse af anbefalinger;
Inden man finder ud af det nøjagtige årsagsmiddel, begynder behandlingen med antibiotika fra en gruppe naturlige og syntetiske penicilliner. Blandt repræsentanterne skelner:
- naturlige penicilliner: Benzylpenicillin, phenoxymethylpenicillin;
- semisyntetisk: Oxacillin, Ampicillin, Amoxicillin, Carbenicillin, Ticarcillin, Azlocillin, Piperacillin.
Efter modtagelse af test for bakteriers følsomhed over for grupper af lægemidler justeres eller suppleres behandlingen under hensyntagen til barnets alder, vægt, allergiske reaktioner og samtidige sygdomme.
Kontraindikationer, bivirkninger, overdosering
Det er værd at huske, at den ordinerede antibiotikabehandling i hvert enkelt tilfælde er strengt individuel, så de anvendte lægemidler vil være forskellige for alle patienter. For at have en omtrentlig idé om mulige kontraindikationer mod medicin, bivirkninger og mulige overdoser er det værd at overveje de mest almindelige kombinationer og stoffer.
De vigtigste kontraindikationer for antibiotika er intolerance over for komponenterne og allergiske reaktioner på lægemidlet. Forstyrrelser i leveren og nyrerne kan tjene som en anden grund til den omhyggelige brug af medikamenter, da hovedmetabolismen, dvs. transformation, ødelæggelse og udskillelse, forekommer i disse organer.
Endokrine sygdomme, patologier i det centrale nervesystem kan blive en kontraindikation for brugen af visse lægemidler, for eksempel benzylpennicillin. Nogle lægemidler kan ikke ordineres til børn under en bestemt alder og undervægt.
Bivirkninger af medikamenter er som regel ikke altid forbundet med selve det aktive stof, men opstår på grund af andre komponenter. Så for eksempel indeholder Amoxiclav clavulonsyre, der forårsager kvalme, opkast, diarré og mavesmerter. Når du tager medicin, kan der også forekomme allergiske reaktioner. Dette er:
- hududslæt;
- kløe;
- brændende fornemmelse;
- feber;
- toksisk epidermal nekrolyse (Lyells syndrom);
- Stevens-Johnson syndrom;
- erythema multiforme exudative;
- Quinckes ødem;
- bronkospasme;
- anafylaktisk chok.
Desværre er det ofte umuligt at forudsige, om der vil opstå en allergi mod et bestemt antibiotikum.
Symptomer på en overdosis er også individuelle for hvert lægemiddel. Dette er hovedsageligt lidelser forbundet med mave-tarmkanalen og nervesystemet. I sådanne tilfælde er det nødvendigt med tilsyn af specialister, og medicinsk behandling vil være at opretholde vitale funktioner.